Sintomas iniciais do câncer de intestino – sinais de alerta: mudanças persistentes no hábito intestinal, sangue nas fezes, dor ou inchaço abdominal, sensação de evacuação incompleta, perda de peso ou fadiga; procure avaliação médica imediata para testes como FIT e colonoscopia quando os sinais não desaparecerem.
Sintomas iniciais do câncer de intestino – Sinais de alerta — você tem notado mudança no intestino que não some? Vou mostrar sinais sutis, exemplos reais e quando procurar médico, para você entender as opções sem pânico.
Índice do Artigo
- 1 Sinais iniciais mais comuns e como percebê-los
- 2 Sangue nas fezes: quando deve preocupar
- 3 Mudanças no hábito intestinal que não passam
- 4 Dor abdominal, inchaço e sintomas associados
- 5 Como diferenciar de problemas benignos (hemorróidas, SII)
- 6 Fatores de risco que aumentam a probabilidade
- 7 Exames e rastreamento: o que investigar primeiro
- 8 O que fazer ao notar sintomas: passos práticos
- 9 O que lembrar sobre os sinais de alerta
- 10 FAQ – Sintomas iniciais do câncer de intestino e dúvidas comuns
Sinais iniciais mais comuns e como percebê-los
Muitos sintomas iniciais do câncer de intestino são sutis e fáceis de confundir com problemas comuns. Fique atento a mudanças no hábito intestinal, presença de sangue nas fezes, dor abdominal persistente, sensação de evacuação incompleta, perda de peso inexplicada e cansaço constante.
Como perceber cada sinal
Mudança no hábito intestinal: observe se há constipação ou diarreia que aparece de forma diferente do seu padrão usual e não volta ao normal.
Sangue nas fezes: note sangue vermelho vivo ou fezes escuras; manchas ocasionais merecem atenção se voltarem ou vierem acompanhadas de outros sinais.
Dor ou desconforto abdominal: dores contínuas, cólicas frequentes ou sensação de inchaço que não melhoram com medidas simples.
Sensação de evacuação incompleta: sensação persistente de que o intestino não terminou de esvaziar, mesmo após ir ao banheiro.
Perda de peso e fadiga: emagrecimento sem dieta e cansaço que atrapalha tarefas diárias podem indicar anemia ou perda de apetite relacionada a doença.
O que observar no dia a dia
- Anote frequência e tipo das evacuações.
- Registre episódios de sangue, quantidade e cor.
- Marque quando surgem dores e o que as alivia ou piora.
- Monitore perda de peso, apetite e nível de energia.
Quando procurar um médico
Considere buscar avaliação se qualquer alteração persistir por mais de duas semanas, se houver sangramento repetido, queda acentuada do peso ou fraqueza progressiva. Em casos de sangramento intenso, dor muito forte ou desmaio, procure atendimento urgente.
Preparando-se para a consulta
Leve um registro simples com datas e sintomas, anote medicamentos e histórico familiar de câncer intestinal. Fotos do aspecto das fezes (sem expor a terceiros) podem ajudar o médico a entender melhor o problema.
Essas medidas ajudam a identificar sinais precoces e acelerar investigações como exames de sangue, teste de sangue oculto nas fezes ou colonoscopia, caso o médico julgue necessário.
Sangue nas fezes: quando deve preocupar
Sangue nas fezes é um sinal que merece atenção. Nem todo caso indica câncer, mas detalhes como cor, quantidade e sintomas associados ajudam a identificar a gravidade.
Cores e o que elas podem indicar
- Sangue vermelho vivo: geralmente vem do reto ou ânus — causas comuns são hemorróidas ou fissura anal.
- Fezes escuras ou pretas (melena): podem significar sangue digerido, vindo de partes mais altas do intestino.
- Manchas pequenas: atenção se aparecem repetidamente ou vêm com mudança no hábito intestinal.
Quando procurar um médico
Procure avaliação se o sangramento voltar mais de uma vez, se houver perda de peso, tontura, fraqueza ou mudança persistente no intestino. Sangramento intenso, desmaio ou pele pálida exigem atendimento de emergência.
Causas mais comuns
- Hemorróidas e fissuras anais — muito frequentes e costumam causar sangue vermelho.
- Inflamações intestinais ou infecções — podem causar diarreia com sangue.
- Pólipos e tumores — podem provocar sangramento intermitente ou microscópico.
- Doença diverticular e úlceras — outras causas potenciais, especialmente em adultos mais velhos.
O que anotar e levar à consulta
Registre a cor, frequência e quantidade do sangramento, além de sintomas como dor, febre e perda de peso. Fotos do aspecto (sem mostrar o corpo) e um pequeno diário no celular ajudam o médico a avaliar melhor.
Exames que o médico pode solicitar
O profissional pode pedir exame de sangue para checar anemia, teste de sangue oculto nas fezes e colonoscopia para visualizar o intestino e coletar biópsias se necessário.
Ao perceber sangue em casa
Evite alarmes desnecessários, mas não ignore episódios repetidos. Não use remédios sem orientação. Se o sangramento for leve, agende consulta; se for intenso, procure emergência.
Mudanças no hábito intestinal que não passam
Mudanças no hábito intestinal que não passam merecem atenção. Nem toda alteração é grave, mas a persistência pode indicar desde inflamação até condições mais sérias.
O que observar
Anote frequência das evacuações, consistência (fezes duras, normais ou líquidas), presença de muco, urgência para ir ao banheiro, dor e se há sangue. Registre também duração e padrão: se começou de repente ou aos poucos.
Como monitorar no dia a dia
- Use um calendário ou app para marcar cada episódio.
- Descreva a consistência com palavras simples ou a escala de Bristol.
- Registre alimentos, remédios e situações de estresse que coincidem com as mudanças.
- Tire nota de sintomas associados: febre, perda de peso, cansaço ou falta de apetite.
Causas comuns
Mudanças persistentes podem resultar de
infecções (vírus ou bactérias), síndrome do intestino irritável, doenças inflamatórias intestinais, efeitos de medicamentos, intolerâncias alimentares ou pólipos e tumores.
Sinais de alarme
- Sangue nas fezes ou fezes muito escuras.
- Perda de peso sem explicação.
- Fraqueza, tontura ou sinais de anemia.
- Dor abdominal intensa e contínua.
O que fazer enquanto acompanha
Adote medidas simples: mantenha boa hidratação, consuma fibras gradualmente e evite usar laxantes sem orientação. Essas ações podem aliviar sintomas, mas não substituem avaliação médica se a alteração persistir.
Quando procurar o médico
Procure avaliação se a alteração durar mais de duas semanas, ocorrer junto com sinais de alarme ou se houver piora rápida. Em casos de sangramento importante ou desmaio, busque emergência.
Exames que podem ser solicitados
- Exame de sangue para checar anemia e inflamação.
- Teste de sangue oculto nas fezes.
- Exames de imagem ou colonoscopia para visualizar o intestino e coletar biópsias se necessário.
Dor abdominal, inchaço e sintomas associados
Dor abdominal e inchaço podem aparecer juntos e ter causas variadas. Preste atenção ao tipo da dor, onde ela fica e se vem com outros sintomas.
Tipos de dor e o que podem indicar
- Cólica: dor em ondas que costuma melhorar após evacuação ou liberação de gases.
- Pontada localizada: dor aguda em um ponto, pode sugerir inflamação ou problema localizado.
- Desconforto difuso e pressão: sensação de barriga cheia e estufamento, comum em acúmulo de gases ou má digestão.
- Dor contínua e intensa: merece avaliação rápida, pois pode indicar obstrução ou inflamação severa.
Sintomas associados que importam
Observe náusea, vômito, febre, mudança no hábito intestinal (prisão de ventre ou diarreia), presença de sangue nas fezes e perda de apetite. Inchaço visível que não cede ao longo do dia é relevante.
Quando a combinação de sintomas é um sinal de alerta
- Febre alta acompanhada de dor abdominal.
- Vômitos persistentes e incapacidade de manter líquidos.
- Sangue nas fezes ou fezes pretas.
- Inchaço súbito e dor muito intensa.
- Fraqueza, tontura ou desmaios.
O que anotar para relatar ao médico
- Localização da dor e nota de irradiação (para costas ou pernas).
- Intensidade em uma escala de 0 a 10 e duração dos episódios.
- Fatores que pioram ou aliviam (alimentos, posição, movimento).
- Sintomas associados e momento em que começaram.
- Medicamentos em uso e histórico familiar de doenças intestinais.
Cuidados simples enquanto acompanha os sintomas
Hidrate-se, evite refeições pesadas e alimentos que causam gases. Aplicar calor local leve pode aliviar cólicas; não tome analgésicos fortes sem orientação médica, pois eles podem mascarar sinais importantes.
Possíveis causas a considerar
Entre as causas estão gases e má digestão, constipação, síndrome do intestino irritável, infecções, doenças inflamatórias intestinais e, em casos persistentes, pólipos ou tumores.
Como diferenciar de problemas benignos (hemorróidas, SII)

Existem sinais que ajudam a distinguir problemas benignos, como hemorróidas e síndrome do intestino irritável (SII), de algo que precisa de investigação mais profunda.
Sangramento e aparência das fezes
Sangue vermelho vivo no papel higiênico ou pouco após evacuar costuma vir do reto ou ânus, associado a hemorróidas ou fissura. Já fezes muito escuras ou pretas podem indicar sangramento mais alto no intestino
Dor e desconforto
Hemorróidas costumam causar dor localizada ao evacuar e prurido anal. SII causa cólica que melhora após evacuar. Dor contínua, intensa ou que piora com o tempo é um sinal de alerta e não é típico de SII.
Padrão e sintomas associados
SII vem com padrão de prisão de ventre e diarreia alternados, gás e muco nas fezes. Hemorróidas trazem sangramento sem grandes alterações no hábito intestinal. Perda de peso, febre ou anemia não são típicas de problemas benignos e exigem investigação.
Idade e histórico
Pessoas com mais de 50 anos ou com histórico familiar de câncer de intestino têm maior risco e devem investigar alterações com mais rapidez. Em jovens sem outros sinais, é mais provável tratar-se de SII ou hemorróidas, mas a avaliação clínica ainda é importante.
Exame físico e exames que ajudam a diferenciar
O médico pode fazer exame retal e anoscopia para ver hemorróidas. Testes úteis incluem exame de sangue (para anemia), teste de sangue oculto nas fezes, calprotectina (marca de inflamação) e colonoscopia para visualizar o intestino quando indicado.
Sinais que exigem investigação imediata
- Sangramento repetido ou em grande quantidade.
- Perda de peso sem explicação.
- Fraqueza, tontura ou palidez (sinais de anemia).
- Mudança persistente do hábito intestinal por mais de duas semanas.
O que anotar antes de consultar
Registre quando começou a alteração, frequência, cor do sangue, presença de muco, dor e qualquer perda de peso. Levar esse registro facilita o diagnóstico e acelera os exames corretos.
Fatores de risco que aumentam a probabilidade
Alguns fatores aumentam a probabilidade de câncer de intestino. Eles são divididos entre não modificáveis e modificáveis, e entender cada um ajuda a priorizar exames e mudanças.
Principais fatores não modificáveis
- Idade: risco cresce com a idade, especialmente após os 45–50 anos.
- Histórico familiar: parente de primeiro grau com câncer de intestino eleva o risco e pode exigir rastreamento mais cedo.
- Doenças prévias: história de pólipos adenomatosos ou doença inflamatória intestinal (colite ulcerativa, doença de Crohn).
- Síndromes genéticas: condições como síndrome de Lynch ou polipose adenomatosa familiar aumentam muito o risco.
Principais fatores modificáveis
- Alimentação: dieta rica em carne vermelha e processada aumenta o risco; baixa ingestão de fibras está associada a maior probabilidade.
- Excesso de peso e sedentarismo: obesidade e poucas atividades físicas estão ligados a maior chance da doença.
- Tabagismo e álcool: fumar e consumir bebidas alcoólicas em excesso elevam o risco.
- Diabetes tipo 2: controle inadequado da glicemia pode associar-se a maior probabilidade.
Quando considerar rastreamento precoce
- Se houver parente de primeiro grau com câncer de intestino, converse com o médico sobre começar o rastreio mais cedo.
- Pessoas com síndromes genéticas, pólipos múltiplos ou doença inflamatória intestinal geralmente precisam de vigilância especializada.
Como reduzir o risco
- Mantenha uma dieta rica em frutas, vegetais e fibras e limite carnes processadas.
- Pratique atividade física regular — pelo menos 150 minutos de intensidade moderada por semana.
- Controle o peso e trate condições como diabetes com acompanhamento médico.
- Evite tabaco e modere o consumo de álcool.
- Participe dos programas de rastreamento conforme a idade e o risco pessoal.
Informações úteis para levar ao médico
Anote idade dos parentes com câncer, histórico de pólipos, duração de sintomas e hábitos de vida (dieta, tabaco, álcool, atividade). Essas informações ajudam a definir exames e frequência do rastreamento.
Exames e rastreamento: o que investigar primeiro
Ao primeiro sinal ou para rastreamento, o médico costuma pedir exames simples antes de indicar procedimentos invasivos. Esses testes ajudam a decidir se é necessário avançar para a colonoscopia.
Exames iniciais de triagem
Teste de sangue oculto nas fezes (FOBT/FIT): detecta traços de sangue não visíveis a olho nu. É fácil, feito em casa e recomendado como primeiro passo em muitos programas de rastreamento.
Teste de DNA nas fezes: mais sensível que o FIT em alguns casos; indicado quando há suspeita maior ou histórico familiar. Geralmente é usado em combinação com outros exames.
Exame de sangue: conta de células para detectar anemia e marcadores de inflamação que podem orientar o diagnóstico.
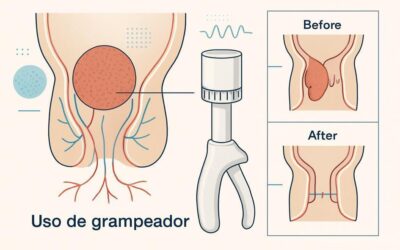
Quando a colonoscopia é indicada primeiro
Se houver sangramento visível, perda de peso inexplicada, alteração persistente do hábito intestinal ou histórico familiar relevante, o médico pode solicitar colonoscopia diretamente, pois permite visualizar o intestino e coletar biópsias.
Outros exames complementares
Retossigmoidoscopia: avalia apenas a parte final do cólon; menos usada como rastreio completo.
Colonografia por tomografia (CT colonography): alternativa não invasiva para visualizar cólon; se houver alterações, pode ser preciso fazer colonoscopia para tratar ou biopsiar.
Como é a preparação
A preparação inclui dieta leve, uso de laxantes prescritos e jejum por algumas horas. Informe medicamentos em uso—especialmente anticoagulantes—e siga as instruções detalhadas para garantir exame eficaz.
O que significam os resultados
Resultado negativo no FIT reduz a probabilidade de lesões com sangramento, mas não elimina totalmente o risco. Resultado positivo exige investigação com colonoscopia. Achados de pólipos exigem retirada e análise.
Frequência do rastreamento
Para adultos sem risco elevado, a recomendação costuma começar aos 45 anos: FIT anual ou colonoscopia a cada 10 anos. Pessoas com fatores de risco podem precisar iniciar mais cedo e repetir exames com mais frequência.
Como se preparar para a consulta
Leve registro de sintomas (duração, sangue, alterações), histórico familiar, lista de medicamentos e resultados de exames anteriores. Esses dados ajudam o médico a escolher o exame mais apropriado.
O que fazer ao notar sintomas: passos práticos
Ao notar sinais suspeitos, agir rápido e com calma ajuda a acelerar o diagnóstico. Comece por registrar informações simples e seguir passos práticos que facilitam a avaliação médica.
Registre sintomas com clareza
- Anote data de início, frequência e duração de cada episódio.
- Descreva a cor e quantidade das fezes e presença de muco ou sangue.
- Registre sintomas associados: dor, febre, perda de peso, cansaço.
- Use foto do registro ou um app para manter histórico atualizado.
Identifique sinais de emergência
Procure atendimento imediato se houver sangramento intenso, desmaio, dificuldade para respirar, dor abdominal aguda ou vômitos persistentes. Esses sinais exigem avaliação urgente.
Marque consulta e escolha o profissional
Agende com clínico geral ou gastroenterologista. Explique os sintomas e envie o registro antes da consulta, se possível. Teleconsulta pode ser o primeiro passo, mas exame presencial pode ser necessário.
O que levar para a consulta
- Lista de sintomas e datas.
- Histórico familiar de câncer ou pólipos.
- Lista de medicamentos e alergias.
- Fotos do aspecto das fezes ou do registro do app.
Exames que provavelmente serão solicitados
O médico pode pedir teste de sangue oculto nas fezes (FIT), hemograma para checar anemia e, dependendo do caso, colonoscopia. Pergunte sobre prazos e necessidade de preparo.
Medidas temporárias em casa
Mantenha boa hidratação, evite alimentos muito gordurosos ou que causam gases e não tome laxantes ou antibióticos sem orientação médica. Analgésicos comuns podem mascarar sintomas importantes.
Apoio e acompanhamento
Leve um acompanhante se estiver fraco ou inseguro. Anote dúvidas antes da consulta e confirme plano de acompanhamento, prazos para exames e retorno. O acompanhamento regular aumenta as chances de diagnóstico precoce.
Organize o acompanhamento
Mantenha um calendário com exames e consultas marcadas. Se os sintomas mudarem ou piorarem, contate o médico imediatamente. Registrar e comunicar mudanças é fundamental para um diagnóstico mais rápido.
O que lembrar sobre os sinais de alerta
Sintomas iniciais do câncer de intestino podem ser sutis. Mudanças no hábito intestinal, sangue nas fezes, dor persistente ou perda de peso merecem atenção.
Registre data, frequência e características dos sinais e leve essas informações ao médico. Em casos de sangramento intenso, tontura ou desmaio, busque emergência.
Exames de rastreamento como o teste de sangue oculto e a colonoscopia ajudam a detectar alterações precocemente. Controlar peso, alimentação e evitar tabaco reduzem riscos.
Agir cedo facilita o diagnóstico e aumenta as chances de tratamento eficaz. Procure orientação médica ao notar sinais persistentes.
FAQ – Sintomas iniciais do câncer de intestino e dúvidas comuns
Quais são os sintomas iniciais mais comuns?
Mudanças no hábito intestinal, sangue nas fezes, dor ou inchaço abdominal, sensação de evacuação incompleta, perda de peso e cansaço podem ser sinais iniciais.
Quando devo procurar um médico?
Procure avaliação se os sintomas persistirem por mais de duas semanas, houver sangramento repetido, perda de peso ou fraqueza; em sangramento intenso ou desmaio, busque emergência.
Sangue nas fezes sempre indica câncer?
Não. Pode ser causado por hemorróidas, fissuras ou infecções, mas sangramentos repetidos ou fezes escuras exigem investigação médica.
Quais exames costumam ser solicitados primeiro?
O médico pode pedir teste de sangue oculto nas fezes (FIT), hemograma e, se necessário, colonoscopia ou teste de DNA nas fezes para investigação mais detalhada.
Como me preparar para a consulta e exames?
Anote datas, frequência e características dos sintomas, histórico familiar e medicamentos. Siga orientações para preparo de colonoscopia e leve um acompanhante se achar necessário.
O que posso fazer para reduzir o risco?
Adote dieta rica em fibras, limite carnes processadas, mantenha peso saudável, pratique exercícios, evite tabaco e modere álcool; participe do rastreamento conforme a idade e risco.











0 comentários