Cirurgia de hemorroidas é indicada quando medidas conservadoras e procedimentos ambulatoriais falham, ou diante de sangramento recorrente com anemia, prolapso irreponível, trombose recorrente ou impacto significativo na qualidade de vida; avaliação clínica, exames pré-operatórios e decisão compartilhada entre paciente e cirurgião definem técnica e urgência.
Cirurgia de hemorroidas: quando está indicada? – Critérios e recomendações. Já percebeu dor ou sangramento que resiste a cremes e mudanças na dieta? Aqui eu explico, com exemplos, o que costuma pesar na decisão e o que perguntar ao seu médico.
Índice do Artigo
- 1 Indicações cirúrgicas: sinais e critérios
- 2 Classificação das hemorroidas e impacto no tratamento
- 3 Avaliação clínica e exames pré-operatórios essenciais
- 4 Opções não cirúrgicas antes de optar pela operação
- 5 Técnicas cirúrgicas: principais métodos e diferenças
- 5.1 Hemorroidectomia convencional
- 5.2 Hemorroidectomia fechada (Ferguson) e aberta (Milligan‑Morgan)
- 5.3 Stapled hemorrhoidopexy (PPH)
- 5.4 Ligadura arterial guiada por Doppler (THD/DA)
- 5.5 Laser e técnicas de coagulação
- 5.6 Diferenças em tempo de recuperação e internação
- 5.7 Complicações e riscos comparados
- 5.8 Como escolher a técnica
- 6 Riscos, complicações e como reduzi-los
- 7 Preparação para a cirurgia: o que o paciente deve saber
- 8 Recuperação e cuidados pós‑operatórios: sinais de alerta
- 9 Conclusão
- 10 FAQ – Cirurgia de hemorroidas: dúvidas frequentes
- 10.1 Quando a cirurgia de hemorroidas é realmente necessária?
- 10.2 Quanto tempo leva a recuperação após a cirurgia?
- 10.3 Quais opções não cirúrgicas devo tentar antes de operar?
- 10.4 Quais são os principais riscos da cirurgia e como reduzi‑los?
- 10.5 Como me preparar para a cirurgia em casa?
- 10.6 Quando devo procurar emergência após a cirurgia?
Indicações cirúrgicas: sinais e critérios
Cirurgia pode ser necessária quando sintomas não melhoram com medidas simples. Pergunte: o sangramento, a dor ou o prolapso atrapalham sua vida cotidiana?
Sinais que indicam cirurgia
- Sangramento repetido que causa anemia ou exige idas ao pronto-socorro.
- Prolapso persistente que não volta sozinho ou só volta com auxílio manual.
- Dor intensa por trombose hemorroidária recorrente apesar de tratamento conservador.
- Sintomas crônicos que não respondem a dieta, fibras, pomadas e medidas locais.
Critérios clínicos e exames
O diagnóstico começa no consultório com anamnese e exame retal. Anoscopia avalia o tipo e o grau das hemorroidas. Em casos de sangramento importante, o médico pode pedir hemograma e colonoscopia para excluir outras causas.
Tempo para considerar cirurgia
Em geral, avalia-se um período de tentativa de tratamento conservador por semanas a meses, dependendo da gravidade. Se procedimentos ambulatoriais (como ligadura elástica) falharem, a cirurgia pode ser a próxima opção.
Quando o impacto na qualidade de vida pesa na decisão
Se os sintomas causam afastamento do trabalho, limitações nas atividades ou ansiedade constante, isso é um critério válido. Ex.: perder dias por dor ou sangrar ao ponto de precisar de transfusão.
Contraindicações e cuidados antes da cirurgia
- Infecções anorretais ativas: tratar primeiro.
- Gravidez: geralmente adia-se a intervenção até o pós-parto.
- Uso de anticoagulantes: exige ajuste e planejamento com cardiologista ou hematologista.
- Doenças inflamatórias intestinais ativas: avaliação especializada é necessária.
Riscos e expectativa realista
Explique que toda cirurgia tem riscos: dor, sangramento, infecção e, raramente, sequelas funcionais. A escolha visa equilibrar risco e benefício conforme sintomas e objetivos do paciente.
Decisão compartilhada
Converse sobre alternativas, tempo de recuperação e retorno às atividades. Pergunte ao médico sobre números locais de sucesso e sobre o que esperar no pós‑operatório. Um plano claro ajuda a reduzir ansiedade e melhorar resultados.
Classificação das hemorroidas e impacto no tratamento
A classificação define a localização e a gravidade das hemorroidas e orienta o tratamento. Existem formas internas, externas e mistas, cada uma com sinais próprios.
Grau das hemorroidas (I a IV)
- Grau I: hemorroidas internas sem prolapso; frequentemente sangram.
- Grau II: prolapso que volta sozinho após esforço.
- Grau III: prolapso que precisa de redução manual.
- Grau IV: prolapso irreposicionável e potencialmente trombosado.
Implicações no tratamento
Para grau I e alguns grau II, o foco é conservador: dieta rica em fibras, hidratação e medidas locais. Procedimentos ambulatoriais, como ligadura elástica e escleroterapia, são opções se sintomas persistirem.
Em grau III, a falha de terapia ambulatorial ou o impacto na vida diária levam a considerar intervenção cirúrgica ou técnicas minimamente invasivas. No grau IV, a cirurgia costuma ser recomendada, sobretudo se há dor, trombose ou sangramento intenso.
Técnicas e indicação por classificação
- Ligadura elástica: indicada principalmente em grau II e alguns III.
- Escleroterapia e coagulação infravermelha: alternativas para graus I e II ou pacientes com comorbidades.
- Hemorroidectomia convencional: opção em grau III‑IV com sintomas severos.
- Procedimentos de sutura ou stapled (PPH) e técnicas guiadas por Doppler (THD): alternativas cirúrgicas com menor dor em casos selecionados.
Fatores que influenciam a escolha
Além do grau, o médico avalia idade, comorbidades, uso de anticoagulantes, gravidez e impacto na qualidade de vida. Esses itens podem alterar a indicação e a urgência do tratamento.
Exames para confirmar a classificação
O exame clínico e a anuscopia definem a maioria dos casos. Em sangramento abundante ou sinais de outra doença, pode ser solicitada colonoscopia ou exames laboratoriais.
Recuperação e expectativa segundo a classificação
Procedimentos ambulatoriais têm recuperação rápida, com retorno ao trabalho em dias. Cirurgias convencionais exigem mais tempo de repouso e analgesia. Risco de recidiva varia por técnica e por cuidados pós‑operatórios.
Comunicação entre médico e paciente
Explique dúvidas sobre cada opção. Pergunte sobre tempo de recuperação, chances de dor e risco de recorrência. A classificação é uma ferramenta prática, mas a decisão deve ser personalizada.
Avaliação clínica e exames pré-operatórios essenciais
No consultório, a avaliação pré‑operatória reúne informações que guiam a indicação e reduzem riscos. Exames simples e uma conversa clara com o paciente fazem diferença no resultado.
Anamnese e exame físico
- História clínica: duração dos sintomas, intensidade do sangramento, episódios de trombose e impacto na rotina.
- Uso de medicamentos: anticoagulantes, antiplaquetários e suplementos que aumentam o sangramento.
- Exame retal e anuscopia: avaliam localização, grau do prolapso e presença de lesões associadas.
- Avaliação de comorbidades: hipertensão, diabetes e doença cardíaca influenciam o planejamento.
Exames complementares essenciais
- Hemograma completo para detectar anemia em casos de sangramento recorrente.
- Coagulograma se houver história de sangramento ou uso de anticoagulante.
- Anoscopia ou proctoscopia para documentar lesões internas.
- Colonoscopia quando há sangramento abundante, sinais de alarme ou idade acima de 50 anos, para excluir outras causas.
- Exames adicionais (creatinina, ECG) conforme idade e doenças associadas.
Avaliação de risco e preparo
O cirurgião classifica o risco cirúrgico (ex.: escala ASA) e coordena ajustes de medicamentos. Parar ou ajustar anticoagulantes deve ser planejado com o médico que o indicou. Infecções locais devem ser tratadas antes do procedimento.
Orientações sobre anestesia e analgesia
Explique opções: anestesia local com sedação, raquianestesia ou anestesia geral, conforme técnica e condição do paciente. Combine um plano de analgesia para o pós‑operatório.
Checklist pré‑operatório para o paciente
- Levar resultados dos exames e identificação.
- Seguir jejum conforme orientação da equipe de anestesia.
- Comunicar uso de anticoagulantes e anti‑inflamatórios.
- Organizar transporte para casa e um acompanhante no período inicial de recuperação.
- Higiene íntima recomendada no dia da cirurgia; seguir instruções sobre preparo intestinal, se solicitado.
Comunicação e consentimento
Forneça informações claras sobre riscos esperados, tempo de recuperação e alternativas. Consentimento informado deve registrar dúvidas respondidas e plano terapêutico acordado entre médico e paciente.
Opções não cirúrgicas antes de optar pela operação
Muitas hemorroidas melhoram sem cirurgia. O objetivo é aliviar sintomas, evitar complicações e testar respostas antes de optar por operar.
Medidas gerais e mudanças de hábito
- Dieta rica em fibras: frutas, verduras e cereais integrais para amolecer as fezes.
- Hidratação adequada: beber água ao longo do dia.
- Evitar esforço prolongado ao evacuar e não ficar muito tempo sentado no vaso.
- Atividade física regular para melhorar o trânsito intestinal.
Medicações e cuidados locais
- Suplementos de fibra (psyllium ou metilcelulose) e amaciantes de fezes podem reduzir o esforço.
- Analgésicos e anti‑inflamatórios por curto prazo para dor intensa.
- Pomadas e supositórios com anestésicos ou corticoide para alívio pontual, usados conforme orientação médica.
- Banhos de assento com água morna várias vezes ao dia aliviam dor e edema.
Procedimentos ambulatoriais minimamente invasivos
Quando medidas conservadoras não bastam, existem opções rápidas e com recuperação curta.
- Ligadura elástica: fixar um anel elástico na base da hemorroida interna para queda controlada do tecido. Indicada em muitos graus II e alguns III.
- Escleroterapia: injeção de solução esclerosante para reduzir o calibre vascular em graus I e II.
- Coagulação infravermelha: tratamento por calor que causa fibrose local, útil em pequenas hemorroidas sangrantes.
Indicação e limitações dos procedimentos
Esses métodos funcionam bem em casos selecionados. Podem ser repetidos e não exigem internação. Entretanto, não são ideais para prolapso grave ou hemorroidas trombosadas com dor intensa.
Tratamento da trombose hemorroidária
- Casos recentes e dolorosos podem melhorar com analgesia, banhos de assento e anti‑inflamatórios.
- Se a dor for muito intensa nas primeiras 72 horas, a drenagem ou excisão do trombo pode ser indicada e é feita em ambiente ambulatorial.
Quando reavaliar e considerar cirurgia
Se os sintomas persistirem após tentativas bem conduzidas de medidas conservadoras e procedimentos ambulatoriais, ou se houver prolapso irreposicionável e sangramento importante, a cirurgia passa a ser considerada. Reavaliação médica deve ser feita com exames e discussão das opções.
Comunicação e expectativa
Explique ao médico suas prioridades: menos dor, retorno rápido ao trabalho ou menor risco de recidiva. A escolha entre tratamento ambulatorial e cirurgia deve ser compartilhada e personalizada.
Técnicas cirúrgicas: principais métodos e diferenças
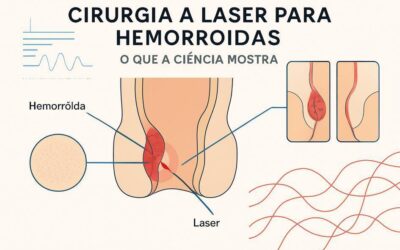
Hemorroidectomia convencional
A hemorroidectomia convencional remove o tecido hemorroidário com bisturi ou eletrocautério. É indicada em graus III e IV ou quando há tecido muito lesionado. Vantagem: menor chance de recidiva. Desvantagem: dor pós‑operatória mais intensa e recuperação mais lenta.
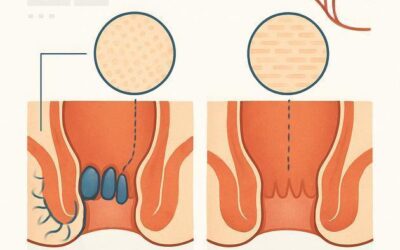
Hemorroidectomia fechada (Ferguson) e aberta (Milligan‑Morgan)
Na técnica fechada, o corte é suturado; na aberta, a ferida fica exposta. Ambas visam remover o mesmo tecido, mas a escolha depende da experiência do cirurgião e do caso clínico.
Stapled hemorrhoidopexy (PPH)
O stapler remove uma faixa de mucosa e reposiciona o tecido, reduzindo o fluxo arterial para as hemorroidas. Geralmente causa menos dor e recuperação mais rápida que a hemorroidectomia convencional. Pode ter maior risco de recidiva em certos casos e não é ideal para hemorroidas externas volumosas.
Ligadura arterial guiada por Doppler (THD/DA)
Essa técnica localiza e liga as artérias hemorroidárias com um Doppler. Pode incluir mucopexia para reposicionar o tecido. Tem menos dor e boa taxa de sucesso em graus II e III, mas pode ser menos eficaz em graus IV avançados.
Laser e técnicas de coagulação
Tecnologias como laser ou radiofrequência causam fibrose e redução do plexo hemorroidário. São minimamente invasivas, com recuperação rápida, indicadas para casos selecionados e pacientes que desejam menor tempo de recuperação.
Diferenças em tempo de recuperação e internação
- Procedimentos ambulatoriais/minimamente invasivos: alta no mesmo dia e retorno rápido às atividades.
- Hemorroidectomia convencional: possível internação curta e recuperação com mais repouso e analgesia.
- PPH e THD: frequentemente alta no mesmo dia ou 24 horas, com menor dor inicial.
Complicações e riscos comparados
Todas as técnicas podem apresentar sangramento, infecção, retenção urinária e dor. Complicações específicas incluem estenose anal (raro), incontinência (raro) e recidiva, que varia conforme a técnica. A escolha busca equilibrar dor, risco de recidiva e tempo de recuperação.
Como escolher a técnica
A decisão depende do grau da doença, presença de tecido externo, comorbidades, uso de anticoagulantes e preferência do paciente. Experiência do cirurgião e disponibilidade de tecnologia também pesam. Discuta expectativas, tempo de recuperação e riscos antes de decidir.
Riscos, complicações e como reduzi-los
A cirurgia de hemorroidas traz benefícios, mas também tem riscos. Conhecer as complicações mais comuns ajuda a preveni‑las e a recuperar melhor.
Principais riscos imediatos
- Sangramento: pode ocorrer nas primeiras 24–48 horas ou dias depois. Hemostasia adequada durante a cirurgia reduz a chance.
- Infecção: raramente grave, mais comum em feridas expostas. Antissepsia e cuidados pós‑operatórios diminuem o risco.
- Dor intensa: esperada após hemorroidectomia convencional; plano de analgesia precoce é essencial.
- Retenção urinária: pode aparecer nas primeiras horas por dor ou anestesia; monitorar e tratar se necessário.
Complicações tardias
- Estreitamento anal (estenose): cicatrização excessiva após ressecções amplas. Técnica cirúrgica cuidadosa e preservação do tecido diminuem a ocorrência.
- Incontinência fecal: rara, relacionada a lesão do esfíncter ou fraqueza pré‑existente. Avaliar função esfinteriana antes da cirurgia em casos duvidosos.
- Recidiva: todas as técnicas têm risco de retorno; escolha adequada da técnica e cuidados pós‑operatórios ajudam a reduzir.
Como reduzir riscos antes da cirurgia
- Faça avaliação pré‑operatória completa e corrija anemia se houver.
- Reveja e ajuste anticoagulantes com o médico que os prescreveu.
- Trate infecções locais ou doenças anais associadas antes do procedimento.
- Escolha a técnica mais adequada ao grau da doença e ao paciente.
Cuidados intraoperatórios para minimizar complicações
Hemostasia rigorosa, preservação do tecido anal e técnica cirúrgica experiente reduzem sangramentos e estenose. Uso de dispositivos modernos pode diminuir dor em alguns casos.
Cuidados no pós‑operatório que ajudam na recuperação
- Analgesia multimodal: combinar analgésicos orais, blocos locais ou outro recurso indicado.
- Amaciantes de fezes e fibra para evitar esforço ao evacuar.
- Banhos de assento mornos para aliviar dor e edema.
- Higiene local cuidadosa e troca de curativos segundo orientação.
Sinais de alerta e quando procurar o médico
Procure atendimento se houver sangramento intenso, febre, dor insuportável não controlada, sinais de infecção na ferida ou retenção urinária persistente. A reavaliação precoce evita agravamentos.
Comunicação e plano compartilhado
Converse com o cirurgião sobre riscos específicos para seu caso. Entenda o plano de prevenção, tempo estimado de recuperação e medidas em casa para reduzir complicações.
Preparação para a cirurgia: o que o paciente deve saber
Siga as orientações da equipe para reduzir riscos e facilitar a recuperação. Planejar com antecedência evita imprevistos no dia da cirurgia.
Medicamentos e jejum
- Informe todos os remícios que usa, principalmente anticoagulantes e antitrombóticos; o médico orientará suspensão ou ajuste.
- Siga o jejum indicado pela equipe de anestesia: geralmente jejum de sólidos por 8 horas e líquidos claros por 2 horas.
- Se tiver diabetes, confirme como controlar glicemia no perioperatório.
Exames e documentação
- Leve exames solicitados (hemograma, coagulograma, ECG) e documento de identificação com foto.
- Tenha o cartão do convênio ou comprovante de pagamento, quando aplicável.
- Assine o consentimento informado só após esclarecer dúvidas sobre riscos e tempo de recuperação.
Higiene e preparação local
- Faça higiene íntima no dia da cirurgia conforme orientação; evite produtos perfumados na área.
- Corte unhas e evite maquiagem, esmalte e joias; use roupa íntima limpa e fácil de remover.
- Se houver pedido de preparo intestinal, siga as instruções com atenção.
Transporte e acompanhante
- Combine transporte para casa após a alta; não dirija nas primeiras 24 horas se recebeu sedação ou anestesia.
- Leve um acompanhante para o período inicial de recuperação em casa.
Anestesia e expectativas
Converse sobre o tipo de anestesia (local com sedação, raquianestesia ou geral) e sobre o plano de analgesia no pós‑operatório. Saiba quando poderá voltar às atividades e quais limites adotar.
Cuidados imediatos após a alta
- Tenha analgesia prescrita e amaciantes de fezes disponíveis.
- Planeje refeições leves nos primeiros dias e mantenha hidratação.
- Organize local para repouso com fácil acesso ao banheiro e roupas folgadas.
Checklist prático
- Documentos e exames
- Lista de medicamentos e instruções do médico
- Roupas confortáveis e roupas íntimas limpas
- Remédios para dor e amaciante de fezes
- Telefone do cirurgião e do serviço de urgência
Comunicação final
Confirme dúvidas com a equipe no pré‑operatório e registre instruções por escrito. Ter um plano claro reduz ansiedade e melhora a experiência no perioperatório.
Recuperação e cuidados pós‑operatórios: sinais de alerta
Nos primeiros dias após a cirurgia, é comum ter dor moderada, secreção serosa e pequeno sangramento. Observe sinais de alerta e siga as orientações para uma recuperação segura.
Cuidados com feridas e higiene
- Realize banhos de assento mornos várias vezes ao dia por 10–15 minutos para limpar e aliviar o desconforto.
- Seque a região com delicadeza, batendo com toalha limpa; evite fricção ou produtos perfumados.
- Troque curativos conforme instrução do cirurgião e mantenha roupas íntimas limpas e folgadas.
Controle da dor e medicação
- Siga a prescrição analgésica rigidamente; use medicação preventiva se indicada, para evitar picos de dor.
- Amaciantes de fezes e fibras ajudam a reduzir o esforço ao evacuar e protegem a sutura.
- Evite automedicação com anticoagulantes ou anti‑inflamatórios sem orientação médica.
Evacuação e alimentação
- Mantenha dieta rica em fibras, frutas e bastante água para fezes mais moles.
- Se houver prisão de ventre, consulte antes de usar laxantes; o ideal é prevenir com fibra e líquidos.
- Evite esforço ao evacuar; respire e relaxe, não faça força excessiva.
Atividades e sono
- Retome atividades leves após 24–48 horas conforme tolerância; evite esforço físico intenso e levantamento de peso por algumas semanas.
- Durma em posição confortável, com apoio para reduzir tensão na região operada.
- Planeje ajuda em casa nas primeiras 48–72 horas para facilitar cuidados e descanso.
Sinais de alerta que exigem contato médico
- Sangramento abundante que encharca curativos ou aumenta em intensidade.
- Febre acima de 38 ºC ou calafrios persistentes.
- Secreção purulenta, odor fétido ou aumento rápido do inchaço local.
- Dor intensa que não melhora com analgésicos prescritos.
- Incapacidade de urinar ou retenção urinária.
- Nova perda de controle intestinal ou sensação de fraqueza do esfíncter.
O que fazer em caso de sangramento leve
Deite‑se, aplique compressa limpa e pressione levemente por alguns minutos. Se o sangramento não ceder ou for intenso, procure atendimento de emergência.
Seguimento e comunicação
Compareça às consultas de retorno para avaliação da cicatrização e esclarecimento de dúvidas. Registre sintomas novos para relatar ao cirurgião e evitar atrasos no tratamento.
Conclusão
A cirurgia de hemorroidas pode ser indicada quando medidas conservadoras não aliviam sintomas e a vida diária é afetada. Nem todo caso exige operação: dieta, fibras e procedimentos ambulatoriais resolvem muitos problemas.
A decisão deve ser compartilhada com o médico, considerando grau da doença, exames e comorbidades. Pergunte sobre técnicas, tempo de recuperação e riscos antes de optar pela cirurgia.
A preparação adequada e os cuidados pós‑operatórios reduzem complicações: siga exames pré‑operatórios, ajuste de medicamentos e o plano de analgesia. Mantenha fibra, hidratação e higiene local para ajudar na cicatrização.
Procure atendimento se surgir sangramento intenso, febre, dor que não cede ou retenção urinária. Informação clara e comunicação com o cirurgião aumentam as chances de um bom resultado.
FAQ – Cirurgia de hemorroidas: dúvidas frequentes
Quando a cirurgia de hemorroidas é realmente necessária?
A cirurgia é considerada quando medidas conservadoras e procedimentos ambulatoriais não aliviam sintomas, há prolapso irreposicionável, sangramento recorrente com anemia ou dor intensa que prejudica a rotina.
Quanto tempo leva a recuperação após a cirurgia?
A recuperação varia pela técnica; procedimentos ambulatoriais têm dias de recuperação, enquanto hemorroidectomia pode exigir semanas. Em geral, o retorno gradual às atividades ocorre em dias a semanas conforme orientação médica.
Quais opções não cirúrgicas devo tentar antes de operar?
Tente dieta rica em fibras, hidratação, amaciantes de fezes, banhos de assento e tratamentos ambulatoriais como ligadura elástica, escleroterapia ou coagulação infravermelha, quando indicados.
Quais são os principais riscos da cirurgia e como reduzi‑los?
Riscos incluem sangramento, infecção, dor, estenose e, raramente, incontinência. Reduza riscos com avaliação pré‑operatória, correção de anemia, ajuste de anticoagulantes, técnica cirúrgica adequada e cuidado pós‑operatório.
Como me preparar para a cirurgia em casa?
Leve exames e documentos, siga o jejum e orientações de higiene, organize transporte e acompanhante, ajuste medicamentos conforme instrução e tenha analgesia e amaciantes de fezes disponíveis para o pós‑operatório.
Quando devo procurar emergência após a cirurgia?
Procure atendimento se houver sangramento abundante, febre acima de 38 ºC, secreção purulenta, dor intensa não controlada, retenção urinária ou nova perda do controle intestinal.











0 comentários