Diferença entre câncer de cólon e câncer de reto – localização e comportamento: o cólon é a porção longa do intestino grosso cujos tumores tendem a causar anemia e metastatizar ao fígado; o reto, situado na pelve, gera sintomas locais, maior risco de recidiva pélvica e requer abordagem cirúrgica e radioterápica específica.
Diferença entre câncer de cólon e câncer de reto – Localização e comportamento.; já pensou que a posição do tumor altera sintomas, diagnóstico e tratamento? Vou explicar com exemplos práticos e sinais para você ficar atento.
Índice do Artigo
- 1 anatomia e localização: diferenças entre cólon e reto
- 2 como os sintomas variam conforme a região afetada
- 3 fatores de risco específicos para câncer de cólon e câncer de reto
- 4 exames e diagnóstico: colonoscopia, imagem e biópsia
- 5 estadiamento e comportamento biológico dos tumores
- 6 opções de tratamento conforme a localização do tumor
- 7 prognóstico e sobrevivência: o que muda entre os dois
- 8 prevenção e rastreamento: quando e como fazer
- 9 Resumo prático
- 10 FAQ – Diferença entre câncer de cólon e câncer de reto
- 10.1 Qual a diferença principal entre câncer de cólon e câncer de reto?
- 10.2 Quais sintomas indicam mais o cólon ou o reto?
- 10.3 Quando devo procurar um médico?
- 10.4 Quem precisa fazer rastreamento e a que idade começar?
- 10.5 Quais exames confirmam o diagnóstico?
- 10.6 É possível prevenir o câncer colorretal?
anatomia e localização: diferenças entre cólon e reto
O cólon é a parte do intestino grosso que se estende do ceco até o sigmoide. Tem calibre maior e paredes mais finas. O reto é a porção final, menor em comprimento (cerca de 12–15 cm) e localizada dentro da pelve, antes do ânus.
segmentos do cólon
O cólon divide‑se em ceco, cólon ascendente, transverso, descendente e sigmoide. Cada trecho fica em posição diferente do abdome e apresenta variações na irrigação sanguínea e drenagem linfática.
características do reto
O reto fica mais profundo na pelve e é parcialmente extraperitoneal. Sua parede é mais espessa e o lúmen é menor. Essas diferenças alteram como tumores crescem e se espalham.
relevância da posição para o comportamento tumoral
A localização do tumor muda o risco de obstrução, a forma de disseminação e as opções cirúrgicas. Tumores de cólon tendem a crescer em volta do órgão; no reto, a proximidade com músculos e nervos pélvicos complica a cirurgia.
sinais e sintomas relacionados à anatomia
Lesões no cólon proximal podem causar anemia e perda de peso sem dor. Tumores no reto frequentemente provocam sangue nas fezes, alteração do hábito intestinal e sensação de evacuação incompleta.
implicações diagnósticas
A colonoscopia avalia cólon e reto, mas exames de imagem (TC, ressonância) são essenciais para o reto, pois mostram relação com estruturas pélvicas e envolvimento do mesorreto.
diferenças no tratamento
Cirurgias no cólon geralmente permitem ressecções amplas com margens maiores. No reto, pode ser necessário radioterapia pré‑operatória para reduzir o tumor e preservar funções, devido ao espaço restrito da pelve.
Entender essas diferenças anatômicas ajuda médicos a planejar diagnóstico e tratamento mais precisos. Perguntar sobre localização do sangramento ou mudança no hábito intestinal pode orientar quais exames pedir.
como os sintomas variam conforme a região afetada
Os sintomas do câncer variam muito conforme a região do intestino afetada. Saber o padrão ajuda a identificar sinais que merecem investigação.
Cólon proximal (direito)
Nesse trecho o tumor costuma sangrar de forma lenta e oculta. Anemia inexplicada, cansaço e perda de peso são sinais comuns. A dor é vaga e a forma das fezes tende a não mudar. Obstrução é menos frequente por causa do calibre maior do cólon.
Cólon distal (esquerdo) e sigmoide
Aqui os tumores provocam mais alteração do trânsito intestinal. É comum haver constipação, esforço para evacuar, dor em cólica e mudança no formato das fezes (mais finas). Sangue visível e episódios de obstrução parcial também ocorrem.
Reto
O câncer de reto costuma dar sinais locais: sangue nas fezes, urgência para evacuar, tenesmo (sensação de evacuação incompleta) e dor ao evacuar. Pela proximidade com estruturas pélvicas, pode haver sensação de massa ou desconforto perineal.
Sintomas sistêmicos e sinais de alerta
- Perda de peso não explicada.
- Fadiga persistente por causa da anemia.
- Sangramento retal contínuo ou recorrente.
- Mudança duradoura no hábito intestinal (mais de 4 semanas).
- Sinais de obstrução: dor intensa, distensão abdominal, vômito.
Como os sintomas orientam exames
O padrão de sinais ajuda o médico a priorizar exames. Sangue oculto ou anemia leva à colonoscopia; sintomas retos podem indicar avaliação por toque retal e ressonância pélvica. Avaliar onde dói e como mudou o hábito intestinal é útil na investigação.
fatores de risco específicos para câncer de cólon e câncer de reto
Muitos fatores aumentam o risco de desenvolver câncer de cólon ou de reto. Alguns valem para os dois, outros têm associação mais forte com uma região específica.
riscos compartilhados
Idade: o risco sobe após os 50 anos, embora casos em pessoas mais jovens estejam crescendo. Dieta rica em carnes processadas e pobre em fibras, sedentarismo, obesidade e consumo excessivo de álcool elevam a chance de tumores coloretais. Tabagismo também contribui, especialmente quando crônico.
História familiar e pólipos: ter parente de primeiro grau com câncer colorretal ou histórico de pólipos adenomatosos aumenta bastante o risco. Síndromes hereditárias como a síndrome de Lynch e a polipose adenomatosa familiar (FAP) conferem risco muito alto e exigem vigilância precoce.
fatores mais associados ao cólon
Doenças inflamatórias intestinais de longa duração, como colite ulcerativa e doença de Crohn que afetam o cólon, aumentam a chance de câncer de cólon. Metabolismo alterado, como diabetes tipo 2, e obesidade abdominal parecem ter impacto maior sobre tumores do cólon.
fatores mais associados ao reto
Exposição prévia à radiação pélvica (por tratamento de outros tumores) é um fator que eleva o risco de câncer de reto. Estudos mostram associação mais forte do tabagismo pesado e do consumo importante de álcool com tumores retais do que com alguns tumores colônicos.
implicações práticas
Em pessoas com fatores de alto risco é indicado começar rastreamento mais cedo e com maior frequência. Colonoscopia é o exame de escolha, pois permite retirar pólipos e reduzir risco. Mudanças no estilo de vida—mais fibras, menos carne processada, atividade física regular—diminuem risco para ambos.
o que observar
- Antecedente familiar de câncer colorretal ou pólipos.
- Doença inflamatória intestinal de longa duração.
- Histórico de radiação pélvica.
- Tabagismo e consumo excessivo de álcool.
- Obesidade, sedentarismo e dieta pobre em fibras.
Identificar quais fatores estão presentes ajuda o médico a definir quando iniciar rastreamento e quais exames repetir. Pergunte sobre histórico familiar e hábitos de vida na consulta.
exames e diagnóstico: colonoscopia, imagem e biópsia
Para confirmar suspeita de câncer colorretal é preciso combinar procedimentos: colonoscopia, exames de imagem e biópsia. Cada método entrega informação diferente que, em conjunto, define diagnóstico e estadiamento.
colonoscopia
A colonoscopia permite visualizar todo o cólon e o reto, identificar lesões e retirar pólipos. O preparo exige limpeza intestinal com laxantes e jejum. O exame é feito com sedação na maioria dos casos. Além de detectar tumores, a colonoscopia possibilita colher fragmentos para exame histológico.
biópsia e anatomia patológica
Na biópsia o tecido é analisado ao microscópio para confirmar malignidade. O laudo descreve o tipo de tumor, o grau de diferenciação e presença de características que sugerem comportamento agressivo. Testes adicionais, como avaliação de instabilidade microsatelite (MSI) ou busca por certas mutações, podem ser solicitados para guiar o tratamento.
exames de imagem
Tomografia computadorizada (TC) do abdome e tórax avalia metástases, principalmente para fígado e pulmão. Para câncer de reto, a ressonância magnética pélvica é essencial para ver relação com músculos e linfonodos. A ultrassonografia endorretal pode avaliar profundidade tumoral em lesões iniciais. PET‑CT é usado em casos selecionados para detectar doença à distância.
marcadores laboratoriais
O marcador tumoral CEA no sangue não serve para diagnóstico isolado, mas ajuda no acompanhamento e pode indicar recidiva quando monitorado ao longo do tempo. Hemograma detecta anemia, comum em tumores que sangram lentamente.
como os exames orientam o tratamento
A combinação de colonoscopia, biópsia e imagem define o estadiamento (T, N, M). Esse resultado determina se o paciente precisa de cirurgia direta, quimioterapia, radioterapia pré‑operatória ou combinação dessas abordagens.
o que esperar no dia dos exames
- Colonoscopia: preparo com laxantes, sedação e recuperação breve após o exame.
- TC/RM: jejum em alguns protocolos e uso de contraste oral ou intravenoso conforme indicação.
- Biópsia: normalmente feita durante colonoscopia; pode haver pequeno sangramento ou desconforto.
Comunicar alergias, uso de anticoagulantes e histórico médico é importante antes de qualquer exame. Esses procedimentos, usados em conjunto, aumentam muito a precisão do diagnóstico e ajudam a escolher o melhor plano terapêutico.
estadiamento e comportamento biológico dos tumores
O estadiamento define até onde o tumor avançou e orienta decisões de tratamento. Entender o comportamento biológico explica por que alguns tumores crescem rápido e outros são mais lentos.
sistema tnm em linguagem simples
T (tumor): indica a profundidade do tumor na parede do cólon ou reto. T1 fica na mucosa/submucosa; T2 atinge a muscular; T3 ultrapassa a serosa ou invade tecidos peri‑orgânicos; T4 alcança órgãos vizinhos.
N (linfonodos): conta quantos linfonodos regionais estão comprometidos. Mais linfonodos positivos geralmente significa pior prognóstico e indica necessidade de tratamento adicional.
M (metástase): presença de metástase à distância, como fígado ou pulmão, altera o estadiamento para o mais avançado e muda a estratégia terapêutica.
comportamento biológico: diferenças práticas
Tumores do cólon e do reto podem ter crescimento local ou espalhar por sangue e linfa. Reto tende a recidivar localmente por causa do espaço pélvico limitado e da proximidade com estruturas nervosas e musculares. Tumores do cólon frequentemente dão metástase ao fígado via circulação portal.
Lesões do reto distal também podem enviar células diretamente para a circulação sistêmica, o que aumenta a chance de metástase pulmonar em alguns casos.
marcadores moleculares e comportamento
Alterações genéticas influenciam como o tumor age. Tumores com instabilidade microsatélite (MSI‑high) costumam ter melhor resposta a imunoterapia e prognóstico mais favorável. Mutações em KRAS, NRAS ou BRAF afetam a resposta a medicamentos-target e orientam escolha da quimioterapia.
impacto do estadiamento nas opções de tratamento
Estádios iniciais (T1‑T2 N0) frequentemente são tratados com cirurgia isolada. Em reto, tumores maiores ou com linfonodos positivos podem receber radioterapia e quimioterapia antes da cirurgia para reduzir o tumor e preservar funções.
Quando há metástase (M1), o tratamento é multimodal: cirurgia de ressecção dos metástases quando possível, quimioterapia sistêmica e, em casos selecionados, terapias dirigidas ou imunoterapia.
fatores prognósticos além do TNM
Grau de diferenciação celular, margem cirúrgica livre de tumor, invasão vascular e perineural são fatores que influenciam sobrevida. Reto tem risco maior de recorrência local se as margens cirúrgicas forem pequenas.
como o estadiamento orienta o acompanhamento
Pessoas operadas precisam de vigilância com exames de imagem, colonoscopia e dosagem de marcadores como CEA conforme o risco. Estádios mais avançados exigem seguimento mais frequente para detectar recidiva precocemente.
opções de tratamento conforme a localização do tumor
O tratamento depende da localização do tumor no cólon ou no reto e do estágio da doença. Escolhas terapêuticas visam remover o tumor, preservar função e reduzir recidiva.
surgias específicas conforme a localização
No cólon, as ressecções seguem o segmento afetado: hemicolectomia direita para tumores do cólon proximal e hemicolectomia esquerda ou sigmoidectomia para lesões do lado esquerdo. Procedimentos minimamente invasivos (laparoscopia ou robótica) são comuns e aceleram a recuperação.
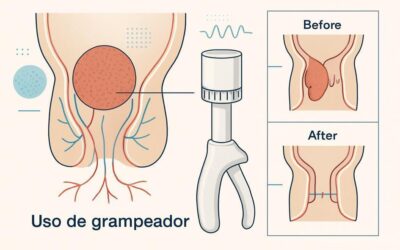
No reto, a técnica padrão é a resecação total do mesorreto (TME), que remove o reto com seus linfonodos. A distância do tumor ao esfíncter define se é possível preservar o ânus (ressecção anterior baixa) ou se será necessária amputação abdominoperineal com colostomia definitiva.
neoadjuvância no câncer de reto
Tumores retais localmente avançados costumam receber radioterapia combinada com quimioterapia antes da cirurgia. Esse tratamento reduz o volume tumoral, aumenta chance de preservação esfincteriana e diminui recidência local.
lesões iniciais e técnicas locais
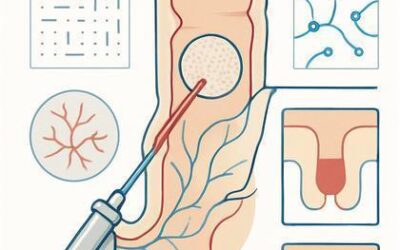
Em tumores muito iniciais e selecionados, pode-se optar por excissão local via transanal (TEM/TAMIS), que preserva função e evita cirurgia abdominal. A indicação exige avaliação cuidadosa do risco de invasão e linfonodos.
terapia sistêmica e tratamentos-alvo
Quimioterapia adjuvante é indicada conforme estadiamento; regimes comuns incluem fluoropirimidinas e oxaliplatina. Para doença avançada, terapias-alvo (anti‑VEGF, anti‑EGFR em casos sem mutação RAS) e imunoterapia para tumores MSI‑high podem ser usadas.
abordagem da doença metastática
Metástases resecáveis no fígado ou pulmão podem ser tratadas com cirurgia combinada e quimioterapia, buscando cura. Em lesões irresecáveis, opções são quimioterapia sistêmica, ablação por radiofrequência, radioterapia estereotáxica e cuidados paliativos para controle de sintomas.
cuidados pós-operatórios e reabilitação
Recuperação inclui manejo de estoma temporário, reabilitação intestinal, suporte nutricional e atenção a disfunções sexuais ou urinárias após cirurgia pélvica. Equipe multidisciplinar orienta reabilitação e qualidade de vida.
decisão baseada em avaliação multidisciplinar
Escolhas terapêuticas devem ser feitas em tumor board com cirurgião, oncologista, radioterapeuta, radiologista e patologista. Essa abordagem integra localização, estágio, fatores moleculares e preferências do paciente.
prognóstico e sobrevivência: o que muda entre os dois
O prognóstico e a sobrevivência dependem sobretudo do estágio em que o tumor é encontrado e de características biológicas do tumor.
impacto do estadiamento
Estádios iniciais têm alta chance de cura com cirurgia isolada. Quando há linfonodos comprometidos ou metástase, a sobrevida cai e o tratamento precisa ser combinado com quimioterapia e outras abordagens.
diferenças entre cólon e reto
No reto, o risco de recidiva local é maior por causa do espaço pélvico e da proximidade com nervos e músculos. No cólon, é mais comum a disseminação para o fígado pela circulação portal. Essas diferenças moldam prognóstico e estratégias de tratamento.
fatores moleculares e histológicos
Alterações genéticas e o grau de diferenciação influenciam a agressividade. Tumores com instabilidade microsatélite (MSI‑high) tendem a ter melhor resposta a imunoterapia; mutações em KRAS/BRAF podem reduzir opções terapêuticas e piorar o prognóstico.
tratamentos que alteram a sobrevivência
Radioterapia neoadjuvante combinada com quimioterapia reduz recidência local no câncer de reto. No cólon, quimioterapia adjuvante após ressecção de estágio III melhora sobrevida. Ressecção de metástases (fígado/pulmão) pode aumentar muito a chance de cura em casos selecionados.
papel do rastreamento e diagnóstico precoce
Triagens regulares detectam pólipos e tumores em fases iniciais, quando a cura é mais provável. Detecção precoce é o fator que mais melhora a sobrevida em populações.
seguimento e qualidade de vida
Vigilância pós‑tratamento com exames de imagem, colonoscopia e marcadores tumorais permite identificar recidiva em estágios tratáveis. Função intestinal, necessidade de estoma e impactos sexuais/urinários também influenciam a qualidade de vida após o tratamento.
fatores do paciente que interferem na sobrevivência
Idade, comorbidades, estado nutricional e acesso a centros especializados afetam resultados. Decisões em equipe multidisciplinar otimizam tratamento e podem melhorar prognóstico.
prevenção e rastreamento: quando e como fazer
O rastreamento reduz a chance de câncer colorretal ao detectar pólipos precocemente e tumores em estágios iniciais. Em geral, recomenda‑se começar aos 45 anos em populações de risco médio, com periodicidade conforme o método escolhido.
quem deve iniciar mais cedo
Pessoas com parente de primeiro grau com câncer colorretal, síndromes hereditárias (como Lynch ou FAP), história de pólipos avançados ou doença inflamatória intestinal devem começar mais cedo e fazer exames com maior frequência.
métodos de rastreamento e frequência
O teste imunológico fecal (FIT) é simples, feito em casa, e costuma ser repetido anualmente ou a cada 1–2 anos. Resultado positivo exige colonoscopia diagnóstica. A colonoscopia é o padrão ouro: se normal, costuma ser repetida a cada 10 anos em risco médio. Sigmoidoscopia e testes de DNA fecal são opções em cenários específicos.
o que acontece no exame
No FIT você coleta uma amostra de fezes sem preparo. Na colonoscopia há preparo com laxantes, sedação e visualização direta do cólon; pólipos podem ser removidos na mesma sessão e enviados para biópsia.
prevenção pelo estilo de vida
Mudar hábitos reduz risco: aumentar fibras, frutas e legumes; diminuir carnes processadas; manter atividade física regular; controlar o peso; evitar tabaco e limitar álcool. Essas medidas atuam tanto na prevenção quanto na recuperação pós‑tratamento.
sinais que pedem investigação imediata
- Sangue visível nas fezes.
- Mudança persistente no hábito intestinal por mais de 4 semanas.
- Perda de peso sem causa aparente.
- Fadiga associada a anemia inexplicada.
vantagens práticas do rastreamento
Detecção precoce aumenta muito as chances de cura e permite remover pólipos antes que virem câncer. Seguir as recomendações de idade e repetir os exames conforme orientação médica é a estratégia mais eficaz.
Resumo prático
Localização do tumor influencia sintomas, forma de espalhar e opções de tratamento. Câncer de cólon costuma causar anemia e metástases ao fígado, enquanto o câncer de reto provoca sintomas locais e maior risco de recidiva na pelve.
O diagnóstico exige colonoscopia, biópsia e exames de imagem para definir estadiamento e orientar a melhor sequência de tratamentos — cirurgia, quimioterapia, radioterapia ou terapias-alvo.
Rastreamento regular e mudanças no estilo de vida reduzem muito o risco. Se houver sangue nas fezes, alteração persistente do hábito intestinal ou cansaço inexplicado, procure avaliação médica sem demora.
FAQ – Diferença entre câncer de cólon e câncer de reto
Qual a diferença principal entre câncer de cólon e câncer de reto?
A diferença está na localização: o cólon é a parte mais longa do intestino grosso; o reto é a porção final dentro da pelve. Essa posição influencia sintomas, forma de espalhar e opções de tratamento.
Quais sintomas indicam mais o cólon ou o reto?
Tumores do cólon frequentemente causam anemia, cansaço e perda de peso silenciosa. Já o câncer de reto costuma provocar sangue nas fezes, urgência, sensação de evacuação incompleta e dor local.
Quando devo procurar um médico?
Procure atendimento se notar sangue nas fezes, mudança persistente no hábito intestinal por mais de 4 semanas, dor abdominal intensa, perda de peso sem explicação ou cansaço por anemia.
Quem precisa fazer rastreamento e a que idade começar?
Pessoas de risco médio devem iniciar rastreamento aos 45 anos. Quem tem história familiar, síndromes hereditárias ou doença inflamatória intestinal deve começar mais cedo, conforme orientação médica.
Quais exames confirmam o diagnóstico?
A colonoscopia com biópsia confirma o diagnóstico. Exames de imagem como tomografia e ressonância ajudam a estadiar a doença e planejar tratamento.
É possível prevenir o câncer colorretal?
Sim. Mudanças no estilo de vida (mais fibras, menos carnes processadas, atividade física, controle do peso, evitar tabaco e limitar álcool) e rastreamento regular reduzem bastante o risco.











0 comentários