Quando procurar um coloproctologista para hemorroidas: busque avaliação imediata se houver sangramento repetido ou intenso, dor persistente que não cede a analgésicos, prolapso que não reduz, sinais de infecção ou trombose (febre, inchaço), tontura ou anemia, ou se medidas conservadoras e procedimentos ambulatoriais falharem.
Quando procurar um coloproctologista para hemorroidas? – Sinais de alerta.; Sentiu sangue nas fezes, dor que não passa ou prolapso? Vou mostrar, com exemplos do dia a dia, quais sintomas pedem avaliação e o que o especialista costuma fazer.
Índice do Artigo
- 1 sinais que exigem avaliação imediata: sangramento, perda de sangue e tontura
- 2 dor intensa e persistente: quando a analgésicos não resolvem
- 3 prolapso hemorroidário: reconhecer graus e impactos no dia a dia
- 4 sangramento anal: como diferenciar hemorroidas de outras causas
- 5 infecção, trombose e febre: sinais que precisam de cuidado rápido
- 6 tratamentos não cirúrgicos que o coloproctologista pode indicar
- 7 indicativos para cirurgia: quando e quais opções existem
- 8 como preparar a consulta: perguntas, exames e o que esperar
- 9 Conclusão
- 10 FAQ – Perguntas frequentes sobre hemorroidas e quando procurar um coloproctologista
- 10.1 Quando devo procurar um coloproctologista por hemorroidas?
- 10.2 O sangramento anal sempre vem de hemorroidas?
- 10.3 Quais cuidados caseiros ajudam a aliviar os sintomas?
- 10.4 Quando a dor exige atendimento urgente?
- 10.5 Quais tratamentos não cirúrgicos o especialista pode indicar?
- 10.6 Como me preparar para a consulta com o coloproctologista?
sinais que exigem avaliação imediata: sangramento, perda de sangue e tontura
Reconhecer sinais de risco ajuda a agir rápido. Sangramento intenso, perda de sangue ou tontura não devem ser ignorados, pois podem indicar perda significativa ou outra doença.
Sinais de alerta
- Sangramento abundante: fluxo que encharca papel ou roupa, ou que não diminui em minutos.
- Tontura, desmaio ou fraqueza súbita: sensação de cabeça leve ao levantar ou desmaio após sangrar.
- Pele pálida, sudorese fria ou respiração rápida: sinais de perda de volume ou choque.
- Queda da pressão ou pulso acelerado: sensação de fraqueza acompanhada de batimentos rápidos.
- Sangue com dor abdominal intensa ou febre: pode indicar outra origem além das hemorroidas.
O que fazer imediatamente
- Sente-se ou deite com as pernas elevadas para melhorar o retorno venoso.
- Se houver sangue externo visível, aplique compressão limpa e firme por alguns minutos.
- Mantenha a calma, evite esforços e peça ajuda; peça alguém para acompanhar você ao serviço de saúde.
- Não tome anti-inflamatórios, aspirina ou anticoagulantes sem orientação médica.
- Anote quando começou e a quantidade aproximada; se possível, leve foto ou descrição para o atendimento.
Quando ir ao pronto-socorro
Procure emergência se o sangramento for abundante, se houver tontura persistente, perda de consciência, sinais de choque ou queda da pressão. Nesses casos a avaliação imediata é necessária.
Quando agendar com um coloproctologista
Marque consulta com o especialista se houver sangramento recorrente em pequenas quantidades, anemia, dor anal contínua, prolapso ou alteração no hábito intestinal. O coloproctologista investigará causas e opções de tratamento.
Diferenciais que o médico considera
Nem todo sangramento anal vem de hemorroidas. Fissura anal, diverticulite, pólipos ou câncer também podem sangrar. Exames como anuscopia, colonoscopia e hemograma ajudam a esclarecer a origem.
dor intensa e persistente: quando a analgésicos não resolvem
Se a dor anal é intensa e persistente e não melhora com analgésicos comuns, pode ser sinal de trombose hemorroidária, fissura anal, abscesso ou outra condição que precisa de avaliação.
Causas mais prováveis
- Trombose hemorroidária: dor súbita, localizada e muito forte; frequentemente há nódulo inchado na margem anal.
- Fissura anal: dor aguda ao evacuar que pode durar horas depois do esforço.
- Abscesso perianal: dor constante, sensível ao toque, com inchaço e possível febre.
- Outras causas: proctite, doença inflamatória intestinal ou, raramente, tumores que causam dor crônica.
Sinais que indicam urgência
- Dor que piora apesar de analgésicos adequados.
- Febre, calafrios ou vermelhidão e aumento do volume ao redor do ânus.
- Dificuldade para caminhar ou sentar por causa da dor.
- Sangramento intenso associado à dor.
Medidas imediatas seguras
- Faça banhos de assento mornos por 10-15 minutos várias vezes ao dia para aliviar a dor.
- Use laxantes suaves ou amolecedores de fezes para evitar esforço ao evacuar.
- Aplique compressas limpas e evite manipular a área com força.
- Evite tomar anti-inflamatórios, aspirina ou anticoagulantes sem orientação médica, pois podem piorar sangramentos.
Quando procurar um coloproctologista
- Dor que não cede em 48–72 horas ou que aumenta progressivamente.
- Sintomas acompanhados de febre, inchaço evidente ou dificuldade para andar.
- Recorrência frequente da dor ou impacto nas atividades diárias.
O que esperar na consulta
O médico fará exame clínico com anuscopia e avaliação da região. Exames como hemograma, anuscopia ou colonoscopia podem ser solicitados para esclarecer a causa.
Tratamentos possíveis
- Para trombose aguda: drenagem ou trombectomia em consultório quando indicada.
- Para fissura: cremes tópicos (nitratos ou bloqueadores de cálcio) e mudanças na dieta.
- Para abscesso: incisão e drenagem e uso de antibiótico quando necessário.
- Opções minimamente invasivas para hemorroidas crônicas: ligadura elástica, escleroterapia ou coagulação infravermelha; cirurgia em casos refratários.
prolapso hemorroidário: reconhecer graus e impactos no dia a dia
O prolapso hemorroidário acontece quando o tecido das hemorroidas desliza para fora do canal anal. Pode variar de discreto a visível externamente, e cada grau muda a forma como afeta o dia a dia.
Graus do prolapso
- Grau I: não prolapsa para fora; identificado apenas na anuscopia.
- Grau II: prolapsa durante evacuação e retorna sozinho.
- Grau III: prolapsa e precisa de redução manual para voltar ao lugar.
- Grau IV: permanentemente prolapsado, não reduzível ou só parcialmente reduzível.
Impactos no dia a dia
- Desconforto ao sentar por longos períodos e dificuldade para manter postura.
- Higiene íntima mais complicada, sensação de umidade ou secreção local.
- Constrangimento social e impacto na autoestima e vida sexual.
- Limitação em atividades físicas, trabalho que exige esforço ou longas horas em pé.
Redução e sinais de alerta
Alguns prolapsos retornam sozinhos; outros exigem redução manual com cuidado. Procure atendimento se houver dor intensa, sangramento persistente, mudança de cor na área prolapsada ou se não conseguir reduzir o tecido.
Medidas práticas imediatas
- Higiene suave após evacuar, evitando esfregar; use água morna e seque com cuidado.
- Banhos de assento mornos por 10–15 minutos várias vezes ao dia aliviam o desconforto.
- Aumente a ingestão de fibras e água para evitar esforço ao evacuar.
- Evite permanecer muito tempo sentado ou carregar peso sem orientação.
Quando procurar o coloproctologista
Consulte se o prolapso for frequente, exigir redução manual repetida, causar sangramento, dor significativa ou atrapalhar suas atividades. O especialista avalia o grau e sugere o tratamento mais adequado.
Opções de tratamento
- Medidas conservadoras: dieta rica em fibras, amolecedores de fezes, banhos de assento e pomadas para alívio.
- Procedimentos ambulatoriais: ligadura elástica ou escleroterapia podem reduzir prolapsos em graus iniciais.
- Cirurgia: indicada quando os sintomas são persistentes ou em graus avançados; inclui técnicas para remover ou reposicionar o tecido.
sangramento anal: como diferenciar hemorroidas de outras causas
Sangramento anal pode ter várias causas. Observar a cor, a quantidade, a dor e quando ocorre ajuda a identificar a origem.
Como diferenciar as causas
- Hemorroidas: sangue vermelho vivo, geralmente no papel higiênico ou na superfície das fezes; pode ser indolor ou causar prurido.
- Fissura anal: sangue vermelho vivo com dor aguda ao evacuar; a dor pode persistir por horas.
- Doença inflamatória intestinal ou colite infecciosa: sangue misturado às fezes, diarreia, cólicas e às vezes febre.
- Diverticulose/diverticulite: sangramento pode ser mais abundante e sem dor intensa, às vezes sangue escuro ou em grande volume.
- Pólipos e câncer colorretal: sangramento pode ser discreto ou oculto; procure atenção se houver mudança do hábito intestinal, perda de peso ou sangramento persistente, especialmente em maiores de 50 anos.
- Trombo de hemorroida externa: dor localizada e nódulo sensível, pode haver sangramento leve.
Exames que esclarecem a origem
- Anuscopia ou proctoscopia para avaliar canal anal e hemorroidas.
- Colonoscopia para investigar todo o cólon, pólipos e lesões mais acima.
- Exame de sangue (hemograma) para checar anemia.
- Pesquisa de sangue oculto nas fezes quando o sangramento não é visível.
- Exames de imagem ou tomografia em casos de sangramento abundante ou origem não definida.
O que anotar antes de buscar ajuda
- Quanto e com que frequência sangra.
- Se o sangue é vermelho vivo ou misturado às fezes.
- Se há dor, febre, perda de peso ou mudança no hábito intestinal.
- Uso de medicamentos que afetam coagulação, como anticoagulantes e antiagregantes.
Quando procurar atendimento imediato
- Sangramento abundante que não cessa.
- Tontura, fraqueza intensa ou desmaio após sangrar.
- Febre alta, dor abdominal intensa ou sinais de infecção.
- Sangramento recorrente sem causa aparente.
Medidas iniciais seguras
- Mantenha higiene suave, evitando esfregar a área.
- Evite medicações que aumentem sangramento sem orientação médica.
- Anotar detalhes do episódio ajuda o médico na avaliação.
Consultar um coloproctologista é importante quando o sangramento é repetido, intenso ou acompanhado de outros sintomas. O especialista irá sugerir os exames mais adequados e o tratamento conforme a causa.
infecção, trombose e febre: sinais que precisam de cuidado rápido
Infecção, trombose e febre são sinais que não devem ser subestimados quando aparecem com sintomas anorretais. Inchaço, dor localizada e febre podem indicar abscesso, trombose de hemorroida ou infecção que exige avaliação médica.
Sinais e sintomas que preocupam
- Inchaço endurecido próximo ao ânus, com dor intensa ao toque.
- Vermelhidão quente ao redor da região anal e aumento rápido do volume.
- Febre (>38°C), calafrios ou sensação de mal-estar geral.
- Secreção purulenta, dor que piora ao caminhar ou ao sentar.
- Retenção urinária ou dificuldade para evacuar associada à dor.
O que fazer de imediato
- Procure atendimento médico se houver febre com dor anal intensa.
- Evite manipular ou espremer a área para não espalhar a infecção.
- Mantenha higiene suave com água morna; compressas limpas podem aliviar o desconforto.
- Não use remédios por conta própria, especialmente antibióticos ou anti-inflamatórios sem orientação.
Quando é emergência
- Febre alta com dor progressiva e inchaço visível.
- Sinais de sepse: confusão, respiração rápida, pressão baixa ou desmaio.
- Abscesso muito doloroso que impede sentar ou caminhar.
O que o coloproctologista avalia
O médico fará exame físico cuidadoso e pode pedir exames de sangue e imagem. Em muitos casos, a incisão e drenagem do abscesso é necessária. Antibióticos e controle da dor são complementares.
Possíveis tratamentos
- Drenagem cirúrgica do abscesso em ambiente ambulatorial ou hospitalar.
- Remoção de trombo em hemorroida externa quando indicado.
- Antibióticos para infecções associadas ou pacientes com risco aumentado.
- Acompanhamento para avaliar cicatrização e prevenir recidivas.
Prevenção e cuidados após o episódio
- Mantenha higiene adequada e evite esforço excessivo nas evacuações.
- Consuma fibras e líquidos para fezes mais suaves.
- Retorne ao médico se houver febre persistente, dor recorrente ou sinais de nova infecção.
tratamentos não cirúrgicos que o coloproctologista pode indicar
Existem várias opções não cirúrgicas que o coloproctologista pode indicar para aliviar hemorroidas e reduzir crises. Essas medidas costumam ser eficazes em casos leves a moderados e servem para melhorar os sintomas antes de avançar para procedimentos maiores.
Medidas de estilo de vida
- Dieta rica em fibras: frutas, verduras, cereais integrais e suplementos de fibra ajudam a formar fezes mais macias e reduzem o esforço ao evacuar.
- Hidratação adequada: beber água ao longo do dia facilita o trânsito intestinal.
- Evitar esforço e não permanecer muito tempo sentado no vaso sanitário.
- Praticar exercícios regulares para melhorar a motilidade intestinal e circulação.
Cuidados locais e hábitos
- Banhos de assento mornos por 10–15 minutos várias vezes ao dia aliviam dor e inflamação.
- Higiene suave após evacuar, preferindo água e evitando papel áspero.
- Uso de compressas frias para reduzir edema em crises agudas.
Tratamentos tópicos e medicamentos
- Pomadas ou cremes com anestésicos locais para alívio temporário da dor.
- Cremes com corticóide por curtos períodos para reduzir inflamação; usar sob orientação médica para evitar efeitos adversos.
- Pomadas vasoconstritoras e protectores epiteliais indicados em alguns casos.
- Amolecedores de fezes e laxantes osmóticos para evitar esforço repetido.
- Em alguns pacientes, flebotônicos (suplementos venotônicos) podem reduzir sangramento e desconforto.
Procedimentos ambulatoriais não cirúrgicos
- Ligadura elástica: procedimento simples em consultório que interrompe o aporte sanguíneo a hemorroidas internas, levando à queda do tecido.
- Escleroterapia: injeção de solução que promove cicatrização e redução do calibre vascular.
- Coagulação infravermelha ou bipolar: técnicas que causam fibrose e retração das hemorroidas.
- Esses procedimentos têm indicação conforme o grau e sintomas; o médico explica riscos e benefícios.
Terapias complementares e reabilitação
- Fisioterapia do assoalho pélvico e biofeedback quando há disfunção evacuatória.
- Aconselhamento sobre técnicas de evacuação e treino intestinal.
O que esperar do tratamento
- Alívio dos sintomas em semanas com medidas conservadoras; acompanhamento médico avalia resposta.
- Repetição de procedimentos ambulatoriais pode ser necessária em algumas pessoas.
- Avaliação com exames (anuscopia, colonoscopia) é indicada se houver sangramento persistente ou sinais de alerta.
Quando reavaliar
Se os sintomas não melhorarem em algumas semanas, se houver sangramento recorrente, dor intensa ou impacto na vida diária, o coloproctologista pode revisar a conduta e discutir opções cirúrgicas. Importante: nunca iniciar tratamentos prolongados sem orientação médica.
indicativos para cirurgia: quando e quais opções existem
Algumas situações exigem cirurgia quando as medidas conservadoras e os procedimentos ambulatoriais não resolvem os sintomas. Cirurgia é indicada para sangramento persistente, prolapsos graves e dor que atrapalha a vida.
Quando considerar cirurgia
- Sangramento recorrente que provoca anemia ou exige hospitalização.
- Prolapso de grau avançado (grau III que não responde ou grau IV permanente).
- Dor intensa por trombose irreversível ou abscesso que precise de intervenção.
- Falha de tratamentos não cirúrgicos e procedimentos ambulatoriais repetidos.
- Impacto significativo na qualidade de vida, trabalho ou sono.
Principais opções cirúrgicas
- Hemorrhoidectomy (remoção cirúrgica): técnica tradicional para casos graves. Remove o tecido hemorroidário; eficaz, porém com recuperação mais longa.
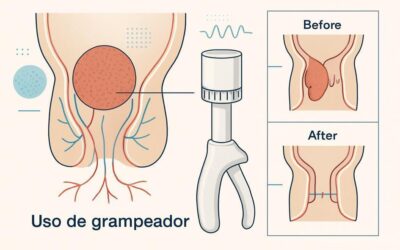
- Hemorrhoidopexia com grampeador (PPH / stapled): reposiciona e prende o tecido prolapsado. Recuperação geralmente mais rápida, indicada para prolapsos maiores.
- Dearterialização guiada por Doppler (HAL/THD): ligadura das artérias que alimentam as hemorroidas. Menos dor no pós‑operatório e boa opção para sintomas sangrantes sem grande tecido prolapsado.
- Em casos selecionados, técnicas combinadas ou procedimentos menores podem ser usados conforme a avaliação do especialista.
Riscos e tempo de recuperação
- Dor no pós‑operatório, especialmente após hemorrhoidectomy; há analgésicos para controlar.
- Sangramento, retenção urinária temporária e infecção são possíveis complicações.
- Recuperação varia: alguns dias a voltar ao trabalho em técnicas menos invasivas; semanas para recuperação completa em cirurgias abertas.
- Risco de recidiva existe, por isso acompanhamento é importante.
Como se preparar
- O médico pede exames básicos como hemograma e pode solicitar colonoscopia conforme a idade e sinais.
- Interromper medicamentos que alteram a coagulação só com orientação médica.
- Receba orientações sobre jejum, tipo de anestesia e cuidados imediatos após a cirurgia.
Cuidados no pós‑operatório
- Banhos de assento mornos, uso de analgésicos e amolecedores de fezes para evitar esforço.
- Manter higiene suave e seguir a prescrição de antibióticos se indicada.
- Comparecer às consultas de revisão para avaliar cicatrização e detectar complicações precocemente.
Alternativas e decisão compartilhada
A decisão por cirurgia deve ser tomada com o coloproctologista, avaliando risco, benefícios e preferências do paciente. Procedimentos menos invasivos podem ser preferíveis inicialmente; a cirurgia é reservada quando necessário.
Quando procurar ajuda após a cirurgia
- Sangramento intenso, febre persistente ou dor que não cede com os remédios.
- Dificuldade para urinar ou sinais de infecção na ferida.
- Retorno dos sintomas ou nova limitação nas atividades diárias.
como preparar a consulta: perguntas, exames e o que esperar
Leve informações claras para tornar a consulta mais eficiente. Anote sintomas, medicamentos e episódios de sangramento antes de ir ao consultório.
O que levar
- Documento de identidade e carteirinha do convênio, se houver.
- Lista de medicamentos atuais e doses, incluindo anticoagulantes e suplementos.
- Registros de episódios: data, quantidade de sangue, dor e duração.
- Fotos (se houver) do prolapso ou de sangramentos recentes e amostras de exame já realizados.
- Relato sobre hábitos intestinais: frequência, consistência das fezes e uso de laxantes ou fibras.
Perguntas úteis para fazer ao coloproctologista
- Qual pode ser a causa do meu sangramento/dor?
- Quais exames são necessários e por que?
- Existem alternativas não cirúrgicas para meu caso?
- Qual é o risco de complicações e o tempo de recuperação?
- Que mudanças na dieta e rotina posso começar hoje?
Exames que podem ser solicitados
- Anuscopia/proctoscopia para avaliar canal anal e hemorroidas internas.
- Colonoscopia quando houver sangramento persistente, idade maior ou alterações no hábito intestinal.
- Hemograma para verificar anemia.
- Ultrassom ou tomografia em casos de abscesso ou origem não definida.
Como descrever seus sintomas de forma útil
- Diga quando começou, a frequência e fatores que pioram ou aliviam.
- Descreva a dor: intensidade, tipo (queimação, pontada) e se irradia.
- Explique o sangramento: cor (vermelho vivo), quantidade e se aparece no papel ou nas fezes.
- Mencione sintomas associados: febre, perda de peso, mudança do hábito intestinal.
O que acontece durante a consulta
- O médico fará exame físico e inspeção da região anal; pode realizar anuscopia no consultório.
- Em alguns casos, procedimentos simples podem ser feitos no mesmo dia, como drenagem de trombo ou orientações para ligadura.
- O especialista explicará opções de tratamento e pedirá exames complementares quando necessário.
Cuidados e preparo antes da consulta
- Se for realizar colonoscopia, siga orientações específicas sobre dieta e jejum.
- Não interrompa medicamentos sem orientação; converse sobre anticoagulantes antes da consulta.
- Leve um acompanhante se estiver apreensivo ou se for possível realizar procedimento no mesmo dia.
Conclusão
Se você apresentar sangramento, dor persistente, prolapso ou sinais de infecção, procure avaliação médica sem demora. A detecção rápida reduz riscos e facilita o tratamento.
Muitas vezes medidas simples, como dieta com fibras, banhos de assento e tratamentos ambulatoriais, resolvem o problema. Em casos mais graves, existem opções cirúrgicas eficazes.
Leve anotações dos sintomas e perguntas para a consulta; isso ajuda o coloproctologista a identificar a causa. Agir cedo costuma trazer recuperação mais rápida e melhor qualidade de vida.
FAQ – Perguntas frequentes sobre hemorroidas e quando procurar um coloproctologista
Quando devo procurar um coloproctologista por hemorroidas?
Procure avaliação se houver sangramento repetido, dor intensa, prolapso que não reduz, febre, tontura ou se os sintomas afetarem sua rotina.
O sangramento anal sempre vem de hemorroidas?
Não. Sangramento pode vir de fissura anal, doença inflamatória, pólipos ou câncer. Por isso é importante investigação médica quando persiste.
Quais cuidados caseiros ajudam a aliviar os sintomas?
Aumente fibras e água, faça banhos de assento mornos, evite esforço ao evacuar e mantenha higiene suave. Esses cuidados reduzem crises em muitos casos.
Quando a dor exige atendimento urgente?
Se a dor for muito intensa, não ceder com analgésicos, vier com febre, inchaço quente ou dificultar caminhar ou sentar, vá ao pronto‑socorro ou procure o médico imediatamente.
Quais tratamentos não cirúrgicos o especialista pode indicar?
O coloproctologista pode sugerir mudanças de hábito, pomadas, amolecedores de fezes, flebotônicos e procedimentos ambulatoriais como ligadura elástica, escleroterapia ou coagulação.
Como me preparar para a consulta com o coloproctologista?
Leve documento, lista de medicamentos, registro dos episódios (sangue, dor, frequência), fotos se tiver, e perguntas prontas; espere exame físico e possíveis pedidos de exame como anuscopia ou colonoscopia.











0 comentários