Diverticulite é a inflamação ou infecção de divertículos do cólon, caracterizada por dor abdominal localizada, febre e alterações intestinais; o diagnóstico é confirmado por tomografia, o tratamento varia de manejo ambulatorial com antibióticos e dieta até drenagem ou cirurgia em complicações como abscesso, perfuração, hemorragia ou fístulas.
Diverticulite pode começar como dor discreta no lado esquerdo do abdome — mas às vezes evolui rápido. Já sentiu aquele desconforto que não passa? Aqui você vai descobrir sinais, opções de tratamento e quando realmente precisa ir ao pronto-socorro.
Índice do Artigo
- 1 o que é diverticulite e diferença para diverticulose
- 2 quem tem mais risco: idade, dieta e medicamentos
- 3 como a anatomia do cólon favorece o surgimento de divertículos
- 4 sinais e sintomas: do desconforto leve à urgência cirúrgica
- 5 diagnóstico: quando pedir exame de imagem e quais escolher
- 6 tratamento conservador: antibióticos, dieta e manejo ambulatorial
- 7 complicações graves: abscesso, perfuração, hemorragia e fístulas
- 8 prevenção prática: fibra, atividade física e estratégias para evitar recidiva
- 9 Resumo e próximos passos
- 10 FAQ – Diverticulite: dúvidas frequentes
- 10.1 Qual a diferença entre diverticulose e diverticulite?
- 10.2 Quando devo procurar emergência por suspeita de diverticulite?
- 10.3 Antibióticos são sempre necessários no tratamento?
- 10.4 Como a alimentação ajuda a prevenir recidivas?
- 10.5 A diverticulite pode precisar de cirurgia?
- 10.6 Quando é indicada a colonoscopia após um episódio de diverticulite?
o que é diverticulite e diferença para diverticulose
Diverticulose é a presença de pequenas bolsas (divertículos) na parede do cólon, comuns com o envelhecimento. Na maioria das vezes não causam sintomas e são descobertas por exames de imagem ou colonoscopia. Diverticulite ocorre quando um desses divertículos inflama ou infecciona, gerando dor e sinais de infecção.
Como se formam os divertículos
Os divertículos surgem quando partes mais fracas da parede intestinal cedem à pressão interna. Fatores como dieta pobre em fibras, evacuação difícil e envelhecimento aumentam a chance de formação.
Diferenças principais entre diverticulose e diverticulite
- Presença vs. inflamação: diverticulose = bolsas sem inflamação; diverticulite = inflamação ou infecção do divertículo.
- Sintomas: diverticulose costuma ser assintomática; diverticulite causa dor localizada, febre e alteração do hábito intestinal.
- Diagnóstico: diverticulose pode ser vista em colonoscopia; diverticulite é melhor avaliada por tomografia computadorizada.
- Tratamento: diverticulose foca em mudanças de hábito; diverticulite pode exigir antibióticos, drenagem ou cirurgia em casos complicados.
Sintomas comuns da diverticulite
- Dor abdominal, geralmente no quadrante inferior esquerdo.
- Febre e mal-estar generalizado.
- Alteração do trânsito intestinal: constipação ou diarreia.
- Em casos graves: náusea, vômito e sensibilidade abdominal acentuada.
Quando suspeitar e procurar avaliação
Procure atendimento se a dor for intensa, vier com febre alta, vômito persistente ou sangue nas fezes. Esses sinais podem indicar complicações como abscesso ou perfuração e precisam de avaliação rápida.
quem tem mais risco: idade, dieta e medicamentos
Idade aumenta o risco porque a parede do cólon se torna mais frágil com o tempo. Divertículos são comuns depois dos 50 anos e a chance de inflamação cresce com a idade.
Idade e risco
Com o envelhecimento há maior formação de bolsas no cólon. Isso não significa que todo idoso terá diverticulite, mas a probabilidade é maior. Monitoramento e hábitos saudáveis são importantes.
Dieta e fibra
Uma dieta pobre em fibras facilita a constipação e eleva a pressão dentro do cólon, favorecendo a formação de divertículos e crises inflamatórias. Incluir fibras reduz esse risco.
- Prefira grãos integrais, frutas e verduras diariamente.
- Aumente a ingestão de fibras gradualmente para evitar gases.
- Beba água suficiente para melhorar o trânsito intestinal.
- Considere suplementos de fibra se a dieta estiver insuficiente, após orientação médica.
Medicamentos que podem aumentar risco
Alguns remédios estão associados a maior risco de complicações. Entre eles estão:
- Anti-inflamatórios não esteroidais (AINEs) — podem aumentar inflamação e sangramento.
- Corticosteroides — podem afetar a resposta imunológica.
- Opioides — favorecem a constipação e pressão intestinal.
Não suspenda medicamentos sem orientação. Converse com seu médico sobre alternativas e sobre a melhor forma de reduzir riscos.
Outros fatores e medidas práticas
- Mantenha atividade física regular para melhorar o trânsito intestinal.
- Evite tabagismo e controle o peso corporal.
- Trate a constipação com mudanças na dieta e, se preciso, com orientações médicas.
- Faça avaliações médicas regulares se tiver fatores de risco ou sintomas persistentes.
como a anatomia do cólon favorece o surgimento de divertículos
A parede do cólon é formada por camadas: mucosa, submucosa e músculo circular. Nos pontos onde vasos sanguíneos entram para irrigar o intestino, existe uma pequena fraqueza na camada muscular. É por aí que a mucosa e a submucosa podem herniar, formando os divertículos, chamados de pseudodivertículos.
Por que o sigmoide é mais afetado
O cólon sigmoide tem diâmetro menor e contrai com mais força para mover as fezes. Essa combinação aumenta a pressão local. Quanto maior a pressão dentro do segmento, maior a tendência de empurrar a mucosa pelos pontos fracos.
Papel da pressão intraluminal
A pressão dentro do cólon não é uniforme. Segmentos que contratam mais forte concentram esforço em pequenas áreas. Simplificando: paredes menores e contrações intensas elevam a força sobre pontos de fraqueza, favorecendo a formação de bolsas.
Alterações estruturais com a idade
Com o envelhecimento, o tecido conjuntivo e o colágeno podem perder elasticidade. Isso torna a parede intestinal mais suscetível à formação de divertículos. Por isso, a ocorrência aumenta após os 50 anos.
Motilidade intestinal e constipação
Constipação crônica mantém as fezes por mais tempo e obriga o cólon a fazer contrações mais vigorosas. Fezes endurecidas também elevam a pressão local, tornando mais provável o surgimento de divertículos.
Fatores anatômicos adicionais
- Pontos de penetração vascular: são alvos frequentes de herniação.
- Espessura da parede: áreas com músculo mais fino cedem mais facilmente.
- Formato do cólon: curvas e dobras aumentam tensões locais.
Implicações clínicas
Entender a anatomia explica por que os divertículos aparecem onde aparecem e orienta prevenção: reduzir constipação, manter boa fibra e hidratação diminui a pressão intraluminal e o risco de novas bolsas.
sinais e sintomas: do desconforto leve à urgência cirúrgica
A diverticulite varia de um desconforto leve até condições que exigem cirurgia. O sintoma mais comum é dor localizada, geralmente no quadrante inferior esquerdo do abdome, mas pode aparecer em outros pontos.
Sintomas leves
- Dor abdominal intermitente ou contínua, de intensidade baixa a moderada.
- Sensibilidade ao toque no local da dor.
- Alteração do hábito intestinal: constipação ou diarreia leve.
- Leve febre ou mal-estar.
- Náusea sem vômitos intensos.
Sinais de piora ou complicação
Alguns sinais indicam necessidade de avaliação médica urgente. Procure emergência se houver:
- Dor intensa e progressiva, que não cede com analgésicos simples.
- Febre alta ou calafrios.
- Vômitos persistentes e incapacidade de manter líquidos.
- Sangue nas fezes ou fezes muito escuras.
- Rigidez abdominal ou dor que se espalha — possível perfuração ou peritonite.
- Queda da pressão, tontura ou confusão — sinais de sepse.
- Ausência de eliminação de gases ou fezes por várias horas, indicando obstrução.
Sinais que o médico pode observar
- Sensibilidade localizada à palpação abdominal.
- Massa abdominal palpável, que pode indicar abscesso localizado.
- Sinais de peritonite: defesa e rigidez muscular.
- Exames laboratoriais podem mostrar leucocitose e elevação de marcadores inflamatórios.
- A tomografia computadorizada é o exame mais usado para confirmar diverticulite e avaliar complicações.
O que fazer ao perceber sintomas
Em casos leves, procurar atendimento ambulatorial para orientação e possível tratamento conservador. Se houver qualquer sinal de alarme, dirija-se ao serviço de emergência sem demora.
diagnóstico: quando pedir exame de imagem e quais escolher
O diagnóstico por imagem confirma a suspeita clínica e identifica complicações. O exame mais informativo costuma ser a tomografia computadorizada de abdome e pelve com contraste endovenoso.
Quando pedir exame de imagem
- Dor abdominal intensa ou progressiva.
- Sinais de infecção sistêmica: febre alta, taquicardia, leucocitose.
- Sintomas que sugerem complicação: massa palpável, vômitos persistentes, sangue nas fezes.
- Falha do tratamento ambulatorial ou piora clínica.
- Primeiro episódio com apresentação atípica ou pacientes imunossuprimidos.
Exames e indicações principais
- Tomografia (TC) com contraste IV: padrão-ouro para confirmar diverticulite e detectar abscesso, perfuração, fístula ou obstrução.
- Ultrassom abdominal: útil em ambiente ambulatorial ou quando houver restrição à TC; bom para identificar abscessos superficiais, porém depende do operador.
- Radiografia de abdome (em pé): indicada quando se suspeita perfuração (ar livre subdiafragmático) ou obstrução intestinal.
- Ressonância magnética (RM): alternativa em gestantes ou pacientes com contraindicação ao contraste iodado, quando disponível.
- Colonoscopia: geralmente contraindicada na fase aguda por risco de perfuração; indicada após recuperação (6–8 semanas) para excluir câncer colônico se não houver colonoscopia recente.
O que avaliar no laudo
- Espessamento da parede colônica e estriação da gordura pericólica.
- Presença de abscesso, coleção líquida ou ar extraluminal.
- Sinais de obstrução ou fístula.
- Extensão da inflamação e sua relação com órgãos vizinhos.
Considerações práticas
- Prefira TC com contraste IV para detalhar complicações; contraste oral não é imprescindível na maioria dos casos.
- Avalie risco de radiação em gestantes; use ultrassom ou RM quando necessário.
- Se houver alergia ao contraste iodado, comunique a equipe para alternativas e profilaxia.
- Repita imagem quando houver piora clínica após tratamento ou antes de intervenção cirúrgica para mapear coleções.
tratamento conservador: antibióticos, dieta e manejo ambulatorial
Tratamento conservador usa medidas médicas e suporte para controlar a inflamação sem cirurgia.
Critérios para manejo ambulatorial
- Paciente está hemodinamicamente estável e sem sinais de sepse.
- Dor tolerável e capacidade de ingerir líquidos e manter alimentação leve.
- Ausência de abscesso grande ou peritonite na tomografia.
- Condições médicas controladas e possibilidade de retorno rápido ao serviço de saúde.
Antibióticos
Em casos selecionados de diverticulite não complicada, a antibioticoterapia pode ser discutida com o médico; decisão é individual. Quando indicada, as opções orais comuns são amoxicilina-clavulanato ou ciprofloxacino combinado com metronidazol, visando gram-negativos e anaeróbios. A duração típica é de 5 a 7 dias, ajustando conforme melhora clínica.
Se houver sinais de infecção mais grave, hospitalização e antibióticos endovenosos são necessários — por exemplo, piperacilina-tazobactam ou ceftriaxona mais metronidazol. Ajuste conforme cultura e evolução.
Dieta e hidratação
- No início, pode ser indicada dieta leve ou líquidos claros por curto período até reduzir a dor.
- Progredir para dieta pobre em resíduos e, depois, retornar gradualmente à dieta normal e rica em fibras.
- Hidratação adequada melhora o trânsito intestinal e reduz constipação.
Controle da dor e outros cuidados
Use paracetamol para dor quando possível. Evite AINEs, que podem aumentar risco de complicações. Em casos de náusea, antieméticos ajudam a manter hidratação e alimentação.
Manejo ambulatorial de abscessos pequenos
Abscessos pequenos podem evoluir com antibióticos isolados se o paciente estiver estável. Abscessos maiores costumam requerer drenagem percutânea associada a antibióticos.
Acompanhamento e sinais de alerta
- Reavaliação médica em 48–72 horas é recomendada para confirmar melhora.
- Procure emergência se houver dor que piora, febre persistente, vômitos, sangue nas fezes, tontura ou sinais de desidratação.
- Colonoscopia de controle geralmente é indicada 6–8 semanas após recuperação para excluir outras doenças, se não houver exame recente.
Prevenção após alta
- Adote dieta rica em fibras gradualmente e mantenha boa hidratação.
- Pratique atividade física regular e evite tabagismo.
- Revise medicamentos com seu médico — evite AINEs quando possível.
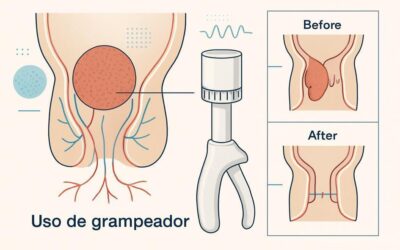
complicações graves: abscesso, perfuração, hemorragia e fístulas
As complicações da diverticulite podem ser graves. Entre as mais comuns estão abscesso, perfuração, hemorragia e fístulas, cada uma com sinais e condutas próprias.
Abscesso
Abscesso é uma coleção de pus próxima ao cólon. Causa dor localizada, febre e às vezes massa palpável. A tomografia computadorizada é o exame que confirma e mede o abscesso.
O tratamento costuma combinar antibióticos e drenagem. Abscessos pequenos podem responder só aos remédios; abscessos maiores geralmente precisam de drenagem percutânea guiada por imagem. Cirurgia é necessária se houver falha do tratamento ou complicação.
Perfuração
Perfuração ocorre quando o divertículo se rompe, liberando conteúdo intestinal na cavidade abdominal. Isso causa dor intensa, rigidez abdominal e sinais de peritonite. Pode levar à sepse rapidamente.
Perfuração é emergência: exige estabilização, antibióticos intravenosos e, na maioria dos casos, cirurgia para controlar a fonte e limpar a cavidade abdominal.
Hemorragia
A hemorragia por divertículos provoca sangramento retal que pode ser visível como sangue vivo ou melena. A perda aguda de sangue pode causar tontura e queda da pressão.
Para diagnosticar usa-se colonoscopia ou angiotomografia. O tratamento varia: suporte com fluidos e transfusão se necessário, controle endoscópico, embolização pelos radiologistas intervencionistas ou cirurgia em casos que não param de sangrar.
Fístulas
Fístula é a comunicação anormal entre o cólon e outro órgão, como bexiga, pele ou vagina. Sintomas incluem infecções urinárias repetidas, saída de fezes pela pele ou passagem de ar e matéria fecal pela uretra.
O diagnóstico é feito por tomografia, exames contrastados ou avaliação clínica. A maioria das fístulas precisa de correção cirúrgica para remover a área doente e fechar a comunicação.
Sinais de alarme que exigem atendimento imediato
- Dor abdominal muito forte e súbita.
- Febre alta ou calafrios.
- Sangramento abundante das vias digestivas.
- Vômitos persistentes, ausência de eliminação de gases ou distensão abdominal.
- Sinais de baixa pressão, confusão ou respiração rápida (possível sepse).
Ao notar qualquer sinal de alarme, procure emergência para avaliação com exames de imagem e tratamento rápido.
prevenção prática: fibra, atividade física e estratégias para evitar recidiva
Fibra é a medida mais eficaz para reduzir recidiva. Alimentos ricos em fibra ajudam a formar fezes mais macias e reduzem a pressão no cólon, diminuindo a chance de novas crises.
Como aumentar a ingestão de fibra
- Inclua frutas e verduras em todas as refeições, com casca quando possível.
- Prefira cereais e pães integrais no lugar dos refinados.
- Adicione leguminosas (feijão, lentilha, grão-de-bico) ao menos 3 vezes por semana.
- Aumente a fibra gradualmente ao longo de 2–4 semanas para evitar gases e desconforto.
- Considere suplemento de fibra (psyllium) se a dieta for insuficiente, com orientação profissional.
Hidratação e transito intestinal
Beba água ao longo do dia; a fibra precisa de líquido para formar bolo fecal macio. Evite bebidas muito açucaradas e limite álcool, que desidrata.
Atividade física
Movimentar-se regularmente melhora a motilidade intestinal. Combine:
- Exercícios aeróbicos leves a moderados — caminhada rápida, bicicleta ou natação — por 30 minutos, 5 vezes por semana.
- Atividades de força duas vezes por semana para manter massa muscular.
- Pequenas caminhadas após as refeições para estimular o trânsito.
Hábitos intestinais saudáveis
- Responda ao desejo de evacuar sem segurar a vontade.
- Crie rotina: tente evacuar em horários regulares, especialmente após refeições.
- Evite esforço excessivo ao evacuar; analgésicos seguros e ajustes na dieta ajudam.
Revisão de medicamentos
Converse com seu médico sobre remédios que podem favorecer constipação ou risco de complicações, como opioides e AINEs. Substituições ou ajustes podem reduzir recidiva.
Alimentação prática: sugestões rápidas
- Café da manhã: mingau de aveia com frutas e sementes.
- Almoço: salada crua, arroz integral e feijão.
- Lanche: iogurte natural com frutas e granola integral.
- Jantar: sopa de legumes com pedaços de vegetais e torrada integral.
Acompanhamento e sinais de alerta
- Retorno ao médico após qualquer episódio para revisar prevenção e necessidade de colonoscopia de controle.
- Procure avaliação se surgirem dor persistente, febre ou sangramento.
- Mantenha registro de hábitos e sintomas para discutir nas consultas e ajustar medidas preventivas.
Resumo e próximos passos
Diverticulite pode variar de leve a grave. Sintomas como dor abdominal intensa, febre ou sangramento merecem avaliação médica rápida.
Muitos casos melhoram com tratamento conservador: descanso, hidratação, dieta e, quando indicado, antibióticos. Complicações podem exigir drenagem ou cirurgia.
Para reduzir recorrências, aumente a ingestão de fibras gradualmente, mantenha boa hidratação, pratique atividade física e revise medicamentos com seu médico.
Procure atendimento imediato se os sintomas piorarem ou aparecerem sinais de alarme. Acompanhamento regular ajuda a prevenir e tratar complicações a tempo.
FAQ – Diverticulite: dúvidas frequentes
Qual a diferença entre diverticulose e diverticulite?
Diverticulose é a presença de pequenas bolsas no cólon, geralmente sem sintomas. Diverticulite ocorre quando um desses divertículos inflama ou infecciona, causando dor e sinais de infecção.
Quando devo procurar emergência por suspeita de diverticulite?
Procure emergência se tiver dor abdominal intensa e progressiva, febre alta, vômitos persistentes, sangue nas fezes, rigidez abdominal ou sinais de baixa pressão ou confusão.
Antibióticos são sempre necessários no tratamento?
Nem sempre. Em casos não complicados, a antibioticoterapia pode ser discutida com o médico; em infecções moderadas a graves ou complicadas, antibióticos são recomendados, às vezes por via endovenosa.
Como a alimentação ajuda a prevenir recidivas?
Uma dieta rica em fibras, hidratação adequada e aumento gradual de fibras reduzem a constipação e a pressão no cólon, diminuindo a chance de novas crises.
A diverticulite pode precisar de cirurgia?
Sim. Complicações como perfuração, abscesso grande sem resposta ao tratamento, fístula ou hemorragia grave podem exigir drenagem ou cirurgia para controlar a fonte.
Quando é indicada a colonoscopia após um episódio de diverticulite?
A colonoscopia costuma ser indicada 6–8 semanas após a recuperação do episódio agudo, para excluir outras doenças como câncer, caso não haja exame recente disponível.











0 comentários